Частичная потеря слуха на одно ухо. Глухота: причины потери слуха и способы лечения
Такая проблема, как глухота имеет определенные причины. Некоторые из них вполне возможно устранить заранее, но иногда потеря слуха является неизбежной и необратимой. Если человек не слышит на одно ухо, с этим можно смириться, но при двухстороннем отказе органов наступает инвалидность.
Особенности потери слуха
Для начала необходимо выяснить, какие встречаются у людей и в чем заключаются их основные отличия. Классификация выделяет такие проблемы, как глухота и тугоухость. Тугоухость – частичное снижение остроты слуха, то есть отсутствие восприятия частот определенной высоты и звуков, не достигающих по громкости пограничного значения. Глухота – это полная потеря слуха, неспособность воспринимать и обрабатывать звуковые сигналы.
Приобретенная потеря слуха проявляется постепенно и имеет следующие признаки и симптомы:
- появление посторонних шумов, звона в ушах;
- ухудшение распознавания речи;
- неспособность слышать шепот с дальних расстояний;
- отсутствие восприятия высоких частот;
- боли в ушах;
- ощущение заложенности и давления изнутри;
- тошнота и расстройства вестибулярного аппарата.
При появлении симптомов вестибулярного расстройства следует проверить внутреннее ухо.


Народные рецепты могут быть вспомогательными методами. От глухоты используют красный клевер, пеларгонию, прополис, березовый деготь, заячий жир. Популярно использовать ЗОЖ рецепты в питании. Тот же клевер можно добавлять в салаты. Доступны и другие интересные рецепты. Из нестандартных подходов используют дыхательные упражнения, воздействие на точки, лечение биоэнергетикой и т. д.
Для профилактики основой является ЗОЖ и рецепты правильного питания. Чтобы не пропал слух необходимо ограничить воздействие шума, вибрации, инфекций и токсинов. Если в роду имеется болезнь Вильсона или другая патология, которая передается по наследству, следите за состоянием своего здоровья. ЗОЖ увеличит шансы на сохранение слуха у вас, а также способствует рождению здорового ребенка.
(брадиакузия или гипоакузия ) представляет собой ухудшение слуха различной степени выраженности (от незначительной до глубокой), возникающее внезапно или развивающееся постепенно, и обусловленное расстройством функционирования звуковоспринимающих или звукопроводящих структур слухового анализатора (уха). При тугоухости человек плохо слышит различные звуки, в том числе речь, вследствие чего затрудняется нормальное общение и любые коммуникации с другими людьми, что приводит к его десоциализации.
Глухота является своего рода конечным этапом тугоухости и представляет собой практически полную потерю способности слышать различные звуки. При глухоте человек не слышит даже очень громкие звуки, которые в норме вызывают боль в ушах .
Глухота и тугоухость могут поражать только одно или сразу оба уха. Более того, тугоухость разных ушей может иметь различную степень выраженности. То есть одним ухом человек может слышать лучше, а другим хуже.
Глухота и тугоухость – краткая характеристика
Тугоухость и глухота являются вариантами расстройства слуха, при которых человек утрачивает способность слышать различные звуки. В зависимости от степени тяжести тугоухости, человек может слышать больший или меньший спектр звуков, а при глухоте отмечается полная невозможность слышать любые звуки. В целом, глухоту можно рассматривать в качестве последнего этапа тугоухости, на котором происходит полная потеря слуха. Под термином "тугоухость" обычно подразумевают ухудшение слуха различной степени выраженности, при котором человек может слышать хотя бы очень громкую речь. А глухотой называют состояние, при котором человек уже не в состоянии слышать даже очень громкую речь.Тугоухость или глухота может поражать одно или оба уха, причем степень ее выраженности может быть различной на правом и левом ухе. Поскольку механизмы развития, причины, а также методы терапии тугоухости и глухоты одинаковы, то их объединяют в одну нозологию, рассматривая в качестве последовательных этапов одного патологического процесса потери человеком слуха.
Тугоухость или глухота может быть обусловлена поражением звукопроводящих структур (органы среднего и наружного уха) или звуковоспринимающего аппарата (органы внутреннего уха и структуры головного мозга). В некоторых случаях тугоухость или глухота могут быть обусловлены одновременным поражением и звукопроводящих структур, и звуковоспринимающего аппарата слухового анализатора. Чтобы четко представлять себе, что означает поражение того или иного аппарата слухового анализатора, необходимо знать его строение и функции.
Итак, слуховой анализатор состоит из уха, слухового нерва и слуховой коры головного мозга. При помощи ушей человек воспринимает звуки, которые далее по слуховому нерву передаются в закодированном виде в головной мозг, где происходит обработка полученного сигнала и "узнавание" звука. За счет сложного строения ухо не только улавливает звуки, но и производит их "перекодировку" в нервные импульсы, которые передаются в мозг по слуховому нерву. Восприятие звуков и их "перекодировка" в нервные импульсы производятся различными структурами уха.
Так, за восприятие звуков отвечают структуры наружного и среднего уха, такие, как барабанная перепонка и слуховые косточки (молоточек, наковальня и стремечко). Именно эти части уха воспринимают звук и проводят его к структурам внутреннего уха (улитка, преддверие и полукружные каналы). А во внутреннем ухе, структуры которого расположены в височной кости черепа, происходит "перекодировка" звуковых волн в электрические нервные импульсы, в дальнейшем передаваемые в мозг по соответствующим нервным волокнам. В мозгу же происходит обработка и "узнавание" звуков.
Соответственно, структуры наружного и среднего уха относятся к звукопроводящим, а органы внутреннего уха, слухового нерва и коры мозга – к звуковоспринимающим. Поэтому и вся совокупность вариантов снижения слуха делится на две большие группы – связанные с поражением звукопроводящих структур уха или звуковоспринимающего аппарата слухового анализатора.
Тугоухость или глухота может быть приобретенной или врожденной, а в зависимости от времени возникновения – ранней или поздней. Ранней считается тугоухость, приобретенная до достижения ребенком возраста 3 – 5 лет. Если же тугоухость или глухота появились после 5-летнего возраста, то она относится к поздней.
Приобретенная тугоухость или глухота обычно связана с негативным воздействием различных внешних факторов, таких, как травмы уха, перенесенные инфекции , осложнившиеся поражением слухового анализатора, постоянное шумовое воздействие и т. д. Отдельно следует отметить приобретенную тугоухость, обусловленную возрастными изменениями в структуре слухового анализатора, которые не связаны с какими-либо негативными воздействиями на орган слуха. Врожденная тугоухость, как правило, обусловлена пороками развития, генетическими аномалиями плода или перенесенными матерью во время беременности некоторыми инфекционными заболеваниями (краснуха , сифилис и т. д.).
Конкретный причинный фактор снижения слуха определяют в ходе специального отоскопического обследования, проводимого ЛОР-врачом, сурдологом или невропатологом . Для того, чтобы подобрать оптимальный метод терапии сниженного слуха, необходимо обязательно выяснить, чем обусловлена тугоухость – поражением звукопроводящего или звуковоспринимающего аппарата.
Лечение тугоухости и глухоты производится различными методами, среди которых имеются как консервативные, так и оперативные. Консервативные методы обычно применяются для восстановления резко ухудшившегося слуха на фоне известного причинного фактора (например, при тугоухости после приема антибиотиков , после черепно-мозговой травмы и т. д.). В таких случаях при своевременной терапии слух удается восстановить на 90%. Если же консервативная терапия не была проведена в кратчайшие сроки после ухудшения слуха, то ее эффективность крайне низка. В таких ситуациях консервативные методики лечения рассматривают и используют исключительно в качестве вспомогательных.
Оперативные методы лечения вариабельны и позволяют вернуть человеку слух в подавляющем большинстве случаев. Большая часть оперативных методов лечения тугоухости связана с подбором, установкой и настройкой слуховых аппаратов, которые позволяют человеку воспринимать звуки, слышать речь и нормально взаимодействовать с окружающими. Другая большая группа методов оперативного лечения тугоухости заключается в проведении очень сложных операций по установке кохлеарных имплантов, позволяющих вернуть способность воспринимать звуки людям, которые не могут использовать слуховые аппараты.
Проблема тугоухости и глухоты является очень важной, поскольку плохо слышащий человек оказывается изолированным от социума, у него резко ограничены возможности трудоустройства и самореализации, что, безусловно, накладывает негативный отпечаток на всю жизнь слабослышащего. Наиболее тяжелыми являются последствия тугоухости у детей, поскольку у них плохой слух может приводить к немоте. Ведь ребенок еще не овладел речью очень хорошо, ему нужна постоянная практика и дальнейшее развитие речевого аппарата, которые достигаются только при помощи постоянного восприятия на слух новых оборотов, слов и т. д. А когда ребенок не слышит речи, он может полностью утратить даже уже имеющуюся способность говорить, став не просто тугоухим, но и немым.
Необходимо помнить, что около 50% случаев тугоухости можно предотвратить при надлежащем соблюдении мер профилактики. Так, эффективными профилактическими мерами является вакцинация детей, подростков и женщин детородного возраста против опасных инфекций, таких, как корь , краснуха, менингит , свинка , коклюш и др., которые могут вызывать осложнения в виде отитов и других заболеваний уха. Также эффективными профилактическими мерами предупреждения тугоухости являются качественная акушерская помощь беременным и роженицам, правильная гигиена ушных раковин, своевременная и адекватная терапия заболеваний ЛОР-органов, избежание применения токсичных для слухового анализатора препаратов, а также минимизация шумового воздействия на уши в производственных и прочих помещениях (например, при работе в шумных помещениях следует надевать беруши, шумоподавляющие наушники и т. д.).
Глухота и немота
Глухота и немота довольно часто сочетаются, причем второе является следствием первого. Дело в том, что человек осваивает и затем постоянно поддерживает умение говорить, произносить членораздельные звуки только при условии того, что постоянно слышит таковые как от других людей, так и от себя. Когда человек перестает слышать звуки и речь, ему становится трудно говорить, вследствие чего речевой навык редуцируется (ухудшается). Выраженная редукция речевых навыков приводит в итоге к немоте.Особенно подвержены вторичному развитию немоты дети, ставшие тугоухими в возрасте младше 5 лет. У таких детей постепенно утрачиваются уже усвоенные речевые навыки, и они становятся немыми из-за того, что не слышат речь. Дети, глухие с рождения, практически всегда немые, поскольку они не могут овладеть речью, попросту не слыша её. Ведь ребенок учится говорить, слушая других людей и пытаясь самостоятельно произносить подражающие звуки. А глухой малыш не слышит звуков, вследствие чего он просто не может сам даже пытаться что-то произносить, подражая окружающим. Именно из-за неспособности слышать глухие от рождения дети остаются немыми.
Взрослые люди, приобретшие тугоухость, в очень редких случаях становятся немыми, поскольку речевые навыки у них развиты хорошо и утрачиваются очень медленно. Глухой или тугоухий взрослый человек может странно говорить, растягивая слова или произнося их очень громко, но полностью способность к воспроизведению речи не утрачивается практически никогда.
Глухота на одно ухо
 Глухота на одно ухо, как правило, бывает приобретенной и встречается довольно часто. Такие ситуации обычно происходят при воздействии негативных факторов только на одно ухо, вследствие чего оно перестает воспринимать звуки, а второе остается вполне нормальным и полноценно функционирующим. Глухота на одно ухо не обязательно провоцирует ухудшение слуха со стороны второго уха, более того, человек может всю оставшуюся жизнь прожить с единственным функционирующим ухом, сохранив его слух в норме. Однако при наличии глухоты на одно ухо нужно бережно относиться ко второму органу, поскольку при его поражении человек перестанет слышать вообще.
Глухота на одно ухо, как правило, бывает приобретенной и встречается довольно часто. Такие ситуации обычно происходят при воздействии негативных факторов только на одно ухо, вследствие чего оно перестает воспринимать звуки, а второе остается вполне нормальным и полноценно функционирующим. Глухота на одно ухо не обязательно провоцирует ухудшение слуха со стороны второго уха, более того, человек может всю оставшуюся жизнь прожить с единственным функционирующим ухом, сохранив его слух в норме. Однако при наличии глухоты на одно ухо нужно бережно относиться ко второму органу, поскольку при его поражении человек перестанет слышать вообще.Глухота на одно ухо по механизмам развития, причинам и способам лечения ничем не отличается от любого варианта приобретенной тугоухости.
При врожденной глухоте патологический процесс затрагивает обычно оба уха, поскольку связан с системными нарушениями работы всего слухового анализатора.
Классификация
Рассмотрим различные формы и виды тугоухости и глухоты, которые выделяют в зависимости от того или иного ведущего признака, положенного в основу классификации. Поскольку ведущих признаков и характеристик тугоухости и глухоты несколько, то имеется и не одна разновидность заболевания, выделенная на их основании.В зависимости от того, какая структура слухового анализатора поражена – звукопроводящая или звуковоспринимающая, вся совокупность различных вариантов тугоухости и глухоты подразделяется на три большие группы:
1.
Нейросенсорная (сенсоневральная) тугоухость или глухота.
2.
Кондуктивная тугоухость или глухота.
3.
Смешанная тугоухость или глухота.
Нейросенсорная (сенсоневральная) тугоухость и глухота
 Нейросенсорной называется тугоухость или глухота, обусловленная поражением звуковоспринимающего аппарата слухового анализатора. При нейросенсорной тугоухости человек улавливает звуки, но вот головной мозг их не воспринимает и не узнает, вследствие чего на практике имеется снижение слуха.
Нейросенсорной называется тугоухость или глухота, обусловленная поражением звуковоспринимающего аппарата слухового анализатора. При нейросенсорной тугоухости человек улавливает звуки, но вот головной мозг их не воспринимает и не узнает, вследствие чего на практике имеется снижение слуха.Нейросенсорная тугоухость – это не одно заболевание, а целая группа различных патологий, которые приводят к нарушению функционирования слухового нерва, внутреннего уха или слухового участка коры головного мозга. Но поскольку все данные патологии затрагивают звуковоспринимающий аппарат слухового анализатора, а потому имеют сходный патогенез, то их объединяют в одну большую группу нейросенсорной тугоухости. Морфологически нейросенсорная глухота и тугоухость могут быть обусловлены расстройством функционирования слухового нерва и коры головного мозга, а также аномалиями строения внутреннего уха (например, атрофия сенсорного аппарата улитки, изменение структуры сосудистой полости, спирального ганглия и т. д.), возникшими из-за генетических нарушений или вследствие перенесенных заболеваний и травм.
То есть, если тугоухость связана с нарушениями функционирования структур внутреннего уха (улитки, преддверия или полукружных каналов), слухового нерва (VIII пара черепно-мозговых нервов) или участков коры головного мозга, отвечающих за восприятие и распознавание звуков, от это именно нейросенсорные варианты снижения слуха.
По происхождению нейросенсорная тугоухость и глухота могут быть врожденными или приобретенными. Причем врожденные случаи сенсоневральной тугоухости составляют 20%, а приобретенные, соответственно – 80%.
Случаи врожденной тугоухости могут быть обусловлены либо генетическими нарушениями у плода, либо аномалиями развития слухового анализатора, возникающими из-за неблагоприятного воздействия факторов окружающей среды в период внутриутробного развития . Генетические нарушения у плода имеются изначально, то есть передаются от родителей в момент оплодотворения яйцеклетки сперматозоидом. Если при этом сперматозоид или яйцеклетка имеют какие-либо генетические аномалии, то у плода в период внутриутробного развития не сформируется полноценный слуховой анализатор, что и приведет к врожденной сенсоневральной тугоухости. А вот аномалии развития слухового анализатора у плода, которые также могут стать причиной врожденной тугоухости, возникают в период вынашивания ребенка с изначально нормальными генами. То есть плод получил от родителей нормальные гены, но в период внутриутробного роста на него подействовали какие-либо неблагоприятные факторы (например, инфекционные заболевания или отравления , перенесенные женщиной и т. д.), которые нарушили ход его нормального развития, следствием чего и стало аномальное формирование слухового анализатора, проявляющееся врожденной тугоухостью.
Врожденная тугоухость в большинстве случаев является одним из симптомов какого-либо генетического заболевания (например, синдромы Тричера-Коллинза, Альпорта, Клиппеля-Фейля, Пендреда и т. д.), обусловленного мутациями в генах. Врожденная тугоухость, как единственное нарушение, не сочетающееся с какими-либо иными расстройствами функций разных органов и систем и обусловленное аномалиями развития, встречается относительно редко, не более, чем в 20% случаев.
Причинами врожденной сенсоневральной тугоухости, формирующейся как аномалия развития, могут быть тяжелые инфекционные заболевания (краснуха, тиф, менингит и др.), перенесенные женщиной во время беременности (особенно в течение 3 – 4 месяцев гестации), внутриутробное заражение плода различными инфекциями (например, токсоплазмозом , герпесом , ВИЧ и т. д.), а также отравление матери токсическими веществами (алкоголь, наркотики , промышленные выбросы и т. д.). Причинами же врожденной тугоухости, обусловленной генетическими нарушениями, являются наличие генетических аномалий у одного или обоих родителей, близкородственный брак и т. д.
Приобретенная тугоухость всегда возникает на фоне изначально нормального слуха, который снижается из-за негативного воздействия каких-либо факторов окружающей среды. Сенсоневральная тугоухость приобретенного генеза может провоцироваться повреждениями головного мозга (черепно-мозговая травма, кровоизлияние, родовая травма у ребенка и т. д.), заболеваниями внутреннего уха (болезнь Меньера , лабиринтит , осложнения свинки, отита, кори, сифилиса, герпеса и т. д.), невриномой слухового нерва, длительным воздействием шума на уши, а также приемом медикаментов , токсичных для структур слухового анализатора (например, Левомицетина , Гентамицина , Канамицина, Фуросемида и т. д.).
Отдельно следует выделить вариант нейросенсорной тугоухости, который называется пресбиакузисом , и заключается в постепенном снижении слуха по мере взросления или старения . При пресбиакузисе слух утрачивается медленно, причем сначала ребенок или взрослый перестает слышать высокие частоты (пение птиц, писк, звонок телефона и т. д.), но хорошо воспринимает низкие тоны (стук молотка, проезжающего грузовика и т. д.). Постепенно спектр воспринимаемых частот звуков суживается за счет все большего ухудшения слуха на более высокие тоны, и, в конечном итоге, человек перестает слышать вообще.
Кондуктивная тугоухость и глухота
 В группу кондуктивной тугоухости и глухоты относят различные состояния и заболевания, приводящие к расстройству функционирования звукопроводящей системы слухового анализатора. То есть если тугоухость связана с каким-либо заболеванием, затрагивающим звукопроводящую систему уха (барабанные перепонки, наружный слуховой проход, ушная раковина, слуховые косточки), то она относится к группе кондуктивной.
В группу кондуктивной тугоухости и глухоты относят различные состояния и заболевания, приводящие к расстройству функционирования звукопроводящей системы слухового анализатора. То есть если тугоухость связана с каким-либо заболеванием, затрагивающим звукопроводящую систему уха (барабанные перепонки, наружный слуховой проход, ушная раковина, слуховые косточки), то она относится к группе кондуктивной.Необходимо понимать, что кондуктивная тугоухость и глухота – это не одна патология, а целая группа самых разных заболеваний и состояний, объединенных тем, что они поражают звукопроводящую систему слухового анализатора.
При кондуктивной тугоухости и глухоте звуки окружающего мира не доходят до внутреннего уха, где они "перекодируются" в нервные импульсы и откуда поступают в головной мозг. Таким образом, человек не слышит потому, что звук не доходит до того органа, который может передать его в головной мозг.
Как правило, все случаи кондуктивной тугоухости являются приобретенными и обусловлены различными заболеваниями и травмами, нарушающими структуру наружного и среднего уха (например, серные пробки , опухоли, отит, отосклероз , повреждение барабанной перепонки и т. д.). Врожденная кондуктивная тугоухость редка и обычно является одним из проявлений какого-либо генетического заболевания, обусловленного аномалиями генов. Врожденная тугоухость кондуктивного типа всегда связана с аномалиями строения наружного и среднего уха.
Смешанная тугоухость и глухота
Смешанная тугоухость и глухота представляют собой снижение слуха на фоне сочетания кондуктивных и сенсоневральных нарушений.В зависимости от того, в каком периоде жизни человека появилось ухудшение слуха, выделяют врожденную, наследственную и приобретенную тугоухость или глухоту.
Наследственная тугоухость и глухота
Наследственная тугоухость и глухота представляют собой варианты ухудшения слуха, возникающие вследствие имеющихся генетических аномалий у человека, которые ему передались от родителей. Иными словами, при наследственной тугоухости и глухоте человек получает от родителей гены, которые рано или поздно приводят к ухудшению слуха.Наследственная тугоухость может проявиться в различном возрасте, т.е. она не обязательно является врожденной. Так, при наследственной тугоухости только 20% детей рождаются уже глухими, 40% начинают терять слух в детском возрасте и оставшиеся 40% отмечают внезапное и беспричинное снижение слуха только в зрелом возрасте.
Наследственная тугоухость обусловлена определенным генами, которые, как правило, являются рецессивными. Это означает, что у ребенка будет тугоухость только в том случае, если он от обоих родителей получит рецессивные гены глухоты. Если же от одного из родителей ребенок получит доминантный ген нормального слуха, а от второго – рецессивный ген глухоты, то он будет нормально слышать.
Поскольку гены наследственной глухоты являются рецессивными, то данный вид нарушения слуха, как правило, встречается при близкородственных браках, а также при союзах людей, родственники которых или они сами страдали именно наследственной тугоухостью.
Морфологическим субстратом наследственной глухоты могут быть различные нарушения структуры внутреннего уха, которые возникают из-за дефектных генов, переданных ребенку родителями.
Наследственная глухота, как правило, не является единственным расстройством здоровья , имеющимся у человека, а в подавляющем большинстве случаев сочетается с другими патологиями, также носящими генетический характер. То есть обычно наследственная глухота сочетается с другими патологиями, также развившимися вследствие аномалий в генах, переданных ребенку родителями. Наиболее часто наследственная глухота является одним из симптомов генетических заболеваний, которые проявляются целым комплексом признаков.
В настоящее время наследственная глухота, как один из симптомов генетической аномалии, встречается при следующих заболеваниях, связанных с аномалиями в генах:
- Синдром Тричера-Коллинза (деформация костей черепа);
- Синдром Альпорта (гломерулонефрит , тугоухость, сниженная функциональная активность вестибулярного аппарата);
- Синдром Пендреда (нарушение обмена гормонов щитовидной железы , большая голова, короткие руки и ноги, увеличенный язык, расстройство работы вестибулярного аппарата, глухота и немота);
- Синдром LEOPARD (сердечно-легочная недостаточность, аномалии строения половых органов, веснушки и пигментные пятна по всему телу, глухота или тугоухость);
- Синдром Клиппеля-Фейля (нарушение строения позвоночника , рук и ног, не полностью сформированный наружный слуховой проход, тугоухость).
Гены глухоты
 В настоящее время обнаружено более 100 генов, которые могут приводить к наследственной тугоухости. Данные гены расположены в различных хромосомах, причем некоторые из них связаны с генетическими синдромами, а другие – нет. То есть некоторые гены глухоты являются составной частью различных генетических заболеваний, которые проявляются целым комплексом нарушений, а не только расстройством слуха. А другие гены вызывают только изолированную глухоту, без каких-либо других генетических аномалий.
В настоящее время обнаружено более 100 генов, которые могут приводить к наследственной тугоухости. Данные гены расположены в различных хромосомах, причем некоторые из них связаны с генетическими синдромами, а другие – нет. То есть некоторые гены глухоты являются составной частью различных генетических заболеваний, которые проявляются целым комплексом нарушений, а не только расстройством слуха. А другие гены вызывают только изолированную глухоту, без каких-либо других генетических аномалий.Наиболее распространенными генами глухоты являются следующие:
- OTOF (ген находится во 2 хромосоме и при его наличии человек страдает тугоухостью);
- GJB2 (при мутации в этом гене, называемой 35 del G, у человека возникает тугоухость).
Врожденная тугоухость и глухота
Данные варианты снижения слуха возникают во время внутриутробного развития ребенка при воздействии различных неблагоприятных факторов. Иными словами, ребенок рождается уже с тугоухостью, которая возникла не из-за генетических мутаций и аномалий, а вследствие воздействия неблагоприятных факторов, нарушивших нормальное формирование слухового анализатора. Именно в отсутствии генетических нарушений заключается фундаментальное отличие врожденной тугоухости от наследственной.Врожденная тугоухость может возникать при воздействии на организм беременной женщины следующих неблагоприятных факторов:
- Повреждение центральной нервной системы ребенка вследствие родовой травмы (например, гипоксия вследствие обвития пуповины , сдавление костей черепа вследствие наложения акушерских щипцов и т. д.) или наркоза. При данных ситуациях возникают кровоизлияния в структуры слухового анализатора, вследствие чего последний повреждается и у ребенка появляется тугоухость.
- Инфекционные заболевания, перенесенные женщиной во время беременности , особенно на 3 – 4 месяцах гестации, способные нарушать нормальное формирование слухового аппарата плода (например, грипп , корь, ветрянка , свинка, менингит, цитомегаловирусная инфекция , краснуха, сифилис, герпес, энцефалит , брюшной тиф, средний отит, токсоплазмоз, скарлатина , ВИЧ). Возбудители данных инфекций способны проникать к плоду через плаценту и нарушать нормальный ход формирования уха и слухового нерва, следствием чего и станет тугоухость у новорожденного ребенка.
- Гемолитическая болезнь новорожденных . При данной патологии тугоухость возникает из-за нарушения кровоснабжения центральной нервной системы плода.
- Тяжелые соматические заболевания беременной женщины, сопровождающиеся повреждением сосудов (например, сахарный диабет , нефрит, тиреотоксикоз , сердечно-сосудистые заболевания). При данных заболеваниях тугоухость возникает из-за недостаточности кровоснабжения плода во время беременности.
- Курение и употребление алкоголя во время беременности.
- Постоянное воздействие на организм беременной женщины различных промышленных ядов и токсических веществ (например, при проживании в регионе с неблагоприятной экологической обстановкой или работе на вредных производствах).
- Применение во время беременности лекарственных препаратов, токсичных для слухового анализатора (например, Стрептомицин , Гентамицин, Мономицин , Неомицин , Канамицин, Левомицетин, Фуросемид, Тобрамицин, Циспластин, Эндоксан, Хинин, Лазикс, Урегит, Аспирин , этакриновая кислота и др.).
Приобретенная тугоухость и глухота
Приобретенная тугоухость и глухота возникают у людей разного возраста в течение жизни под воздействием различных неблагоприятных факторов, нарушающих работу слухового анализатора. Это означает, что приобретенная тугоухость может возникнуть в любой момент под действием возможного причинного фактора.Так, возможными причинами приобретенной тугоухости или глухоты являются любые факторы, приводящие к нарушению структуры уха, слухового нерва или коры головного мозга. К таким факторам относятся тяжелые или хронические заболевания ЛОР-органов, осложнения инфекций (например, менингит, тифы, герпес, свинка, токсоплазмоз и т. д.), травмы головы, контузия (например, поцелуй или громкий крик прямо в ухо), опухоли и воспаления слухового нерва, длительное воздействие шума, нарушение кровообращения в вертебробазилярном бассейне (например, инсульты , гематомы и т. д.), а также прием лекарств, токсичных для слухового анализатора.
По характеру и длительности течения патологического процесса тугоухость подразделяют на острую, подострую и хроническую.
Острая тугоухость
Острая тугоухость представляет собой значимое ухудшение слуха в течение короткого периода времени длительностью не более 1 месяца. Иными словами, если потеря слуха произошла в течение максимум месяца, то речь идет именно об острой тугоухости.Острая тугоухость развивается не одномоментно, а постепенно, причем на начальном этапе человек ощущает заложенность в ухе или шум в ушах , а не ухудшение слуха. Чувство заложенности или шум в ушах могут периодически появляться и исчезать, являясь предварительными признаками наступающей тугоухости. И только спустя некоторое время после появления ощущения заложенности или шума в ушах у человека наступает стойкое ухудшение слуха.
Причинами острой тугоухости являются различные факторы, повреждающие структуры уха и участка коры головного мозга, ответственного за распознавание звуков. Острое снижение слуха может возникать после травмы головы, после перенесенных инфекционных заболеваний (например, отитов, кори, краснухи, свинки и т. д.), после кровоизлияний или нарушений кровообращения в структурах внутреннего уха или головного мозга, а также после приема токсичных для уха лекарственных препаратов (например, Фуросемида, Хинина, Гентамицина) и т. д.
Острая тугоухость поддается консервативной терапии, причем успех лечения зависит от того, насколько быстро оно начато относительно появления первых признаков заболевания. То есть чем раньше начато лечение тугоухости, тем больше вероятность нормализации слуха. Необходимо помнить, что успешное излечение острой тугоухости наиболее вероятно при начале терапии в течение первого месяца после снижения слуха. Если же с момента потери слуха прошло более месяца, то консервативная терапия, как правило, оказывается малоэффективной и позволяет только поддерживать слух на текущем уровне, не давая ему ухудшиться еще сильнее.
Среди случаев острой тугоухости в отдельную группу также выделяют внезапную глухоту, при которой у человека происходит резкое ухудшение слуха в течение 12 часов. Внезапная глухота появляется резко, без каких-либо предварительных признаков, на фоне полного благополучия, когда человек просто перестает слышать звуки.
Как правило, внезапная глухота односторонняя, то есть способность слышать звуки снижается только у одного уха, а у второго остается нормальной. Кроме того, для внезапной глухоты характерно сильное ухудшение слуха. Такая форма тугоухости обусловлена вирусными инфекциями, а потому прогностически более благоприятна по сравнению с другими разновидностями глухоты. Внезапная тугоухость хорошо поддается консервативному лечению, благодаря которому можно полностью восстановить слух более чем в 95% случаев.
Подострая тугоухость
Подострая тугоухость, по сути, является вариантом острой глухоты, поскольку у них одинаковые причины, механизмы развития, течение и принципы терапии. Поэтому выделение подострой тугоухости в отдельную форму заболевания не имеет высокой практической значимости. Вследствие этого врачи часто делят тугоухость на острую и хроническую, а подострые варианты относят к острым. Подострой же, с позиции академических знаний, считается тугоухость, развитие которой происходит в течение 1 – 3 месяцев.Хроническая тугоухость
При данной форме ухудшение слуха происходит постепенно, в течение длительного промежутка времени, продолжающегося более 3 месяцев. То есть в течение нескольких месяцев или лет человек сталкивается с неуклонным, но медленным ухудшением слуха. Когда слух перестает ухудшаться и начинает держаться на одном уровне в течение полугода, тугоухость считается полностью сформировавшейся.При хронической тугоухости ухудшение слуха сочетается с постоянным шумом или звоном в ушах , который не слышен окружающим, но очень тяжело переносится самим человеком.
Глухота и тугоухость у ребенка
 Дети различного возраста могут страдать любыми видами и формами тугоухости или глухоты. Наиболее часто у детей встречаются случаи врожденной и генетической тугоухости, приобретенная глухота развивается реже. Среди случаев приобретенной глухоты большая часть обусловлена приемом токсичных для уха лекарств и осложнениями инфекционных заболеваний.
Дети различного возраста могут страдать любыми видами и формами тугоухости или глухоты. Наиболее часто у детей встречаются случаи врожденной и генетической тугоухости, приобретенная глухота развивается реже. Среди случаев приобретенной глухоты большая часть обусловлена приемом токсичных для уха лекарств и осложнениями инфекционных заболеваний.Течение, механизмы развития и лечение глухоты и тугоухости у детей такие же, как и у взрослых. Однако лечению тугоухости у детей придается большее значение, чем у взрослых, поскольку для данной возрастной категории слух критически важен для овладения и поддержания речевых навыков, без которых ребенок станет не только глухим, но и немым. В остальном каких-либо принципиальных отличий в течении, причинах и лечении тугоухости у детей и взрослых нет.
Причины
Во избежание путаницы, рассмотрим отдельно причины врожденной и приобретенной тугоухости и глухоты.Причинными факторами врожденной тугоухости являются различные негативные воздействия на беременную женщину, которые приводят, в свою очередь, к нарушению нормального роста и развития вынашиваемого плода. Поэтому причинами врожденной тугоухости являются факторы, влияющие не столько на сам плод, сколько на беременную женщину. Итак, возможными причинами врожденной и генетической тугоухости являются следующие факторы:
- Повреждение центральной нервной системы ребенка вследствие родовой травмы (например, гипоксия на фоне обвития пуповины, сдавление костей черепа при наложении акушерских щипцов и т. д.);
- Повреждение ЦНС ребенка препаратами для наркоза , вводимыми женщине во время родов ;
- Инфекционные заболевания, перенесенные женщиной во время беременности, которые могут нарушать нормальное формирование слухового аппарата плода (например, грипп, корь, ветрянка, свинка, менингит, цитомегаловирусная инфекция, краснуха, сифилис, герпес, энцефалит, брюшной тиф , средний отит, токсоплазмоз, скарлатина, ВИЧ);
- Гемолитическая болезнь новорожденных;
- Беременность, протекающая на фоне тяжелых соматических заболеваний у женщины, сопровождающихся повреждением сосудов (например, сахарный диабет, нефрит, тиреотоксикоз, сердечно-сосудистые заболевания);
- Курение , употребление алкоголя или наркотических средств во время беременности;
- Постоянное воздействие на организм беременной женщины различных промышленных ядов (например, постоянное нахождение в регионе с неблагоприятной экологической обстановкой или работа на вредных производствах);
- Применение во время беременности лекарственных препаратов, токсичных для слухового анализатора (например, Стрептомицин, Гентамицин, Мономицин, Неомицин, Канамицин, Левомицетин, Фуросемид, Тобрамицин, Циспластин, Эндоксан, Хинин, Лазикс, Урегит, Аспирин, этакриновая кислота и др.);
- Патологическая наследственность (передача ребенку генов глухоты);
- Близкородственные браки;
- Рождение ребенка недоношенным или с низкой массой тела.
- Родовая травма (ребенок в ходе родов может получить травму ЦНС, которая впоследствии приведет к тугоухости или глухоте);
- Кровоизлияния или гематомы в среднем или внутреннем ухе или в коре головного мозга;
- Нарушение кровообращения в вертебробазилярном бассейне (совокупности сосудов, кровоснабжающих все структуры черепа);
- Любые повреждения ЦНС (например, черепно-мозговая травма, опухоли мозга и т. д.);
- Операции на органах слуха или головном мозге;
- Осложнения на структуры уха после перенесенных воспалительных заболеваний, таких, как, например, лабиринтит, отит, корь, скарлатина, сифилис, свинка, герпес, болезнь Меньера и т. д.;
- Невринома слухового нерва;
- Длительное действие шума на уши (например, частое прослушивание громкой музыки, работа в шумных цехах и т. д.);
- Хронические воспалительные заболевания ушей, горла и носа (например, синуситы , отиты, евстахииты и т. д.);
- Хронические патологии уха (болезнь Меньера, отосклероз и т. д.);
- Гипотиреоз (дефицит гормонов щитовидной железы в крови);
- Прием лекарственных препаратов, токсичных для слухового анализатора (например, Стрептомицин, Гентамицин, Мономицин, Неомицин, Канамицин, Левомицетин, Фуросемид, Тобрамицин, Циспластин, Эндоксан, Хинин, Лазикс, Урегит, Аспирин, этакриновая кислота и др.);
- Серные пробки;
- Повреждение барабанных перепонок;
- Возрастное ухудшение слуха (пресбиакузис), связанное с атрофическими процессами в организме.
Признаки (симптомы) глухоты и тугоухости
Основным признаком тугоухости является ухудшение способности слышать, воспринимать и различать разнообразные звуки. Страдающий тугоухостью не слышит часть звуков, которые в норме человек хорошо улавливает. Чем меньше степень тяжести тугоухости, тем больший спектр звуков человек продолжает слышать. Соответственно, чем тяжелее тугоухость, тем большее количество звуков человек, напротив, не слышит.Необходимо знать, что при тугоухости различных степеней тяжести человек утрачивает способность воспринимать определенные спектры звуков. Так, при легкой тугоухости утрачивается способность слышать высокие и тихие звуки, такие, как шепот, писк, звонок телефона, пение птиц. При утяжелении тугоухости исчезает способность слышать следующие по высоте тонов спектры звука, то есть негромкую речь, шелест ветра и т. д. По мере прогрессирования тугоухости исчезает способность слышать звуки, принадлежащие к верхнему спектру воспринимаемых тонов, и остается различение низких звуковых колебаний, таких, как грохот грузовика и т. д.
Человек, особенно в детском возрасте, не всегда понимает, что у него появилась тугоухость, поскольку восприятие большого спектра звуков остается. Именно поэтому для выявления тугоухости необходимо учитывать следующие косвенные признаки данной патологии:
- Частое переспрашивание;
- Абсолютное отсутствие реакции на звуки высоких тонов (например, трели птиц, писк звонка или телефона и т. д.);
- Монотонная речь, неправильная постановка ударений;
- Слишком громкая речь;
- Шаркающая походка;
- Трудности в удержании равновесия (отмечаются при нейросенсорной тугоухости из-за частичного поражения вестибулярного аппарата);
- Отсутствие реакции на звуки, голоса, музыку и т. д. (в норме человек инстинктивно поворачивается в сторону источника звука);
- Жалобы на ощущение дискомфорта, шума или звона в ушах;
- Полное отсутствие каких-либо издаваемых звуков у грудных детей (при врожденной тугоухости).
Степени глухоты (тугоухости)
Степени глухоты (тугоухости) отражают то, насколько сильно ухудшен слух человека. В зависимости от способности воспринимать звуки различной громкости, выделяют следующие степени тяжести тугоухости:- I степень – легкая (тугоухость 1) – человек не слышит звуки, громкость которых составляет менее 20 – 40 дБ. При данной степени тугоухости человек слышит шепот с расстояния 1 – 3 метра, а обычную речь – с 4 – 6 метров;
- II степень – средняя (тугоухость 2) – человек не слышит звуки, громкость которых менее 41 – 55 дБ. При средней тугоухости человек слышит речь нормальной громкости с расстояния 1 – 4 метра, а шепот – максимум с 1 метра;
- III степень – тяжелая (тугоухость 3) – человек не слышит звуки, громкость которых менее 56 – 70 дБ. При средней тугоухости человек слышит речь нормальной громкости с расстояния не более 1 метра, а шепот уже не слышит вовсе;
- IV степень – очень тяжелая (тугоухость 4) – человек не слышит звуки, громкость которых менее 71 – 90 дБ. При средней тугоухости человек плохо слышит речь нормальной громкости;
- V степень – глухота (тугоухость 5) – человек не слышит звуки, громкость которых менее 91 дБ. В данном случае человек слышит только громкий крик, который в норме может быть болезненным для ушей.
Как определить глухоту?
 Для диагностики тугоухости и глухоты на этапе первичного обследования применяют простой метод, во время которого врач шепотом произносит слова, а обследуемый должен их повторить. Если человек не слышит шепотной речи, то диагностируется тугоухость и проводится дальнейшее специализированное обследование, направленное на выявление типа патологии и выяснение ее возможной причины, что важно для последующего подбора наиболее эффективного лечения.
Для диагностики тугоухости и глухоты на этапе первичного обследования применяют простой метод, во время которого врач шепотом произносит слова, а обследуемый должен их повторить. Если человек не слышит шепотной речи, то диагностируется тугоухость и проводится дальнейшее специализированное обследование, направленное на выявление типа патологии и выяснение ее возможной причины, что важно для последующего подбора наиболее эффективного лечения.Для определения вида, степени и конкретных характеристик тугоухости применяют следующие методы:
- Аудиометрия (исследуется способность человека слышать звуки различной высоты);
- Тимпанометрия (исследуется костная и воздушная проводимость среднего уха);
- Тест Вебера (позволяет выявить, одно или оба уха вовлечены в патологический процесс);
- Камертональная проба – тест Швабаха (позволяет выявить вид тугоухости – кондуктивный или нейросенсорный);
- Импедансометрия (позволяет выявить локализацию патологического процесса, приведшего к тугоухости);
- Отоскопия (осмотр структур уха специальными инструментами с целью выявления дефектов строения барабанной перепонки, наружного слухового прохода и др.);
- МРТ или КТ (выявляется причина тугоухости).
Наибольшей проблемой является выявление тугоухости у грудных детей, поскольку они, в принципе, еще не владеют речью. Применительно к детям грудного возраста используют адаптированную аудиометрию, суть которой состоит в том, что ребенок должен реагировать на звуки поворотами головы, различными движениями и т. д. Если же малыш не реагирует на звуки, то он страдает тугоухостью. Помимо аудиометрии, для выявления тугоухости у детей раннего возраста используют методы импедансометрии, тимпанометрии и отоскопии.
Лечение
Общие принципы терапии
Лечение тугоухости и глухоты является комплексным и заключается в проведении терапевтических мероприятий, направленных на устранение причинного фактора (если это возможно), нормализацию структур уха, дезинтоксикацию, а также на улучшение кровообращения в структурах слухового анализатора. Для достижения всех целей терапии тугоухости применяют различные методы, такие как:- Медикаментозная терапия (применяется для дезинтоксикации, улучшения кровообращения структур мозга и уха, устранения причинного фактора);
- Физиотерапевтические методы (применяются для улучшения слуха, дезинтоксикации);
- Слуховые упражнения (применяются с целью поддержания уровня слуха и улучшения речевых навыков);
- Оперативное лечение (операции по восстановлению нормальной структуры среднего и наружного уха, а также по установке слухового аппарата или кохлеарного импланта).
Нейросенсорная тугоухость гораздо сложнее поддается терапии, и потому для ее лечения используются все возможные методы и их комбинации. Более того, имеются некоторые отличия в тактике лечение острой и хронической нейросенсорной тугоухости. Так, при острой тугоухости человека нужно в кратчайшие сроки госпитализировать в профильное отделение больницы и проводить медикаментозное лечение и физиотерапию с целью восстановить нормальную структуру внутреннего уха и, тем самым, вернуть слух. Конкретные методы лечения выбирают в зависимости от природы причинного фактора (вирусная инфекция, интоксикация и т. д.) острой нейросенсорной тугоухости. При хронической тугоухости человек периодически проходит курсы лечения, направленные на поддержание имеющегося уровня восприятия звуков и предотвращение возможного ухудшения слуха. То есть при острой тугоухости лечение направлено на восстановление слуха, а при хронической – на поддержание имеющегося уровня распознавания звуков и на предотвращение ухудшения слуха.
Терапия острой тугоухости проводится в зависимости от природы спровоцировавшего ее причинного фактора. Так, сегодня выделяют четыре вида острой нейросенсорной тугоухости в зависимости от природы причинного фактора:
- Сосудистая тугоухость – провоцируется нарушением кровообращения в сосудах черепа (как правило, данные нарушения связаны с вертебро-базилярной недостаточностью, гипертонической болезнью , инсультами, атеросклерозом сосудов мозга, сахарным диабетом, заболеваниями шейного отдела позвоночника);
- Вирусная тугоухость – провоцируется вирусными инфекциями (инфекция вызывает воспалительные процессы в области внутреннего уха, слухового нерва, коры головного мозга и др.);
- Токсическая тугоухость – провоцируется отравлением различными ядовитыми веществами (алкоголем, промышленными выбросами и т. д.);
- Травматическая тугоухость – провоцируется травмами черепа.
давления Эуфиллин , Папаверин, Никошпан, Компламин, Апренал и др.) и улучшающие обмен веществ в клетках ЦНС (Солкосерил, Ноотропил, Пантокальцин и др.), а также профилактирующие воспалительный процесс в тканях мозга.
Хроническую нейросенсорную тугоухость лечат комплексно, периодически проводя курсы медикаментозной и физиотерапии. Если консервативные методы неэффективны, и тугоухость достигла III-V степени, то производят оперативное лечение, заключающееся в установке слухового аппарата или кохлеарного импланта. Из медикаментов для лечения хронической нейросенсорной тугоухости применяют витамины группы В (Мильгамма , Нейромультивит и др.), экстракт алоэ , а также средства, улучшающие обмен веществ в тканях мозга (Солкосерил, Актовегин , Предуктал, Рибоксин , Ноотропил, Церебролизин, Пантокальцин и др.). Периодически, дополнительно к указанным препаратам, для лечения хронической тугоухости и глухоты применяют Прозерин и Галантамин, а также гомеопатические средства (например, Церебрум Композитум, Спаскупрель и др.).
Среди физиотерапевтических методов для лечения хронической тугоухости применяют следующие:
- Лазерное облучение крови (гелий-неоновым лазером);
- Стимуляция флюктуирующими токами;
- Квантовая гемотерапия;
- Фоноэлектрофорез эндоуральный.
Оперативное лечение глухоты (тугоухости)
 В настоящее время проводятся операции для лечения кондуктивной и нейросенсорной тугоухости и глухоты.
В настоящее время проводятся операции для лечения кондуктивной и нейросенсорной тугоухости и глухоты.Операции для лечения кондуктивной глухоты заключаются в восстановлении нормальной структуры и органов среднего и наружного уха, благодаря чему у человека вновь появляется слух. В зависимости от того, какая именно структура восстанавливается, операции носят соответствующие названия. Например, мирингопластика – это операции по восстановлению барабанной перепонки, тимпанопластика – восстановление слуховых косточек среднего уха (стремечка, молоточка и наковальни) и т. д. После таких операций, как правило, слух восстанавливается в 100% случаев.
Операций для лечения нейросенсорной глухоты только две – это установка слухового аппарата или кохлеарного импланта . Оба варианта оперативного вмешательства производятся только при неэффективности консервативной терапии и при тяжелой тугоухости, когда человек не слышит нормальную речь даже с близкого расстояния.
Установка слухового аппарата – относительно простая операция, но, к сожалению, она не поможет вернуть слух тем, у кого поражены чувствительные клетки улитки внутреннего уха. В таких случаях эффективным методом восстановления слуха является установка кохлеарного импланта. Операция по установке импланта технически очень сложная, поэтому проводится в ограниченном числе медицинских учреждений и, соответственно, дорого стоит, вследствие чего доступна далеко не всем.
Суть кохлеарного протеза в следующем: в структуры внутреннего уха вводят мини-электроды, которые будут перекодировать звуки в нервные импульсы и передавать на слуховой нерв. Данные электроды соединяют с мини-микрофоном, помещаемым в височную кость, который улавливает звуки. После установки такой системы микрофон улавливает звуки и передает их на электроды, которые, в свою очередь, перекодируют их в нервные импульсы и выдают на слуховой нерв, передающий сигналы в мозг, где происходит распознавание звуков. То есть, кохлеарная имплантация представляет собой, по сути, формирование новых структур, выполняющих функции всех структур уха.
Слуховые аппараты для лечения тугоухости
 В настоящее время имеются две основные разновидности слуховых аппаратов – это аналоговые и цифровые.
В настоящее время имеются две основные разновидности слуховых аппаратов – это аналоговые и цифровые.Аналоговые слуховые аппараты – это известные многим устройства, которые видны за ухом у пожилых людей. Они довольно просты в обращении, но громоздки, не слишком удобны и весьма грубы в обеспечении усиления звукового сигнала. Аналоговый слуховой аппарат можно приобрести и начать использовать самостоятельно без специальной настройки у специалиста, поскольку устройство имеет только несколько режимов работы, переключение которых производится специальным рычажком. Благодаря такому рычажку человек может самостоятельно определить оптимальный для себя режим работы слухового аппарата и использовать его в дальнейшем. Однако аналоговый слуховой аппарат часто создает помехи, усиливает разные частоты, а не только те, которые человек плохо слышит, вследствие чего его применение не слишком комфортно.
Цифровой слуховой аппарат, в отличие от аналогового, настраивается исключительно специалистом по слухопротезированию, благодаря чему усиливает только те звуки, которые человек плохо слышит. Благодаря точности настройки цифровой слуховой аппарат позволяет человеку отлично слышать без помех и шумов, восстанавливая чувствительность к потерянному спектру звуков и не затрагивая все остальные тоны. Поэтому с точки зрения комфорта, удобства и точности коррекции цифровые слуховые аппараты превосходят аналоговые. К сожалению, для подбора и настройки цифрового аппарата необходимо обязательно посетить центр слухопротезирования, что доступно не всем. В настоящее время имеются различные модели цифровых слуховых аппаратов, поэтому можно подобрать оптимальный вариант для каждого конкретного человека.
Лечение глухоты методом кохлеарной имплантации: устройство и принцип работы кохлеарного импланта, комментарий врача-хирурга - видео
Тугоухость нейросенсорная: причины, симптомы, диагностика (аудиометрия), лечение, советы врача-оториноларинголога - видео
Нейросенсорная и кондуктивная тугоухость: причины, диагностика (аудиометрия, эндоскопия), лечение и профилактика, слуховые аппараты (мнение ЛОР-врача и сурдолога) - видео
Тугоухость и глухота: как устроен слуховой анализатор, причины и симптомы потери слуха, слухопротезирование (слуховые аппараты, кохлеарная имплантация у детей) - видео
Тугоухость и глухота: упражнения для улучшения слуха и устранения звона в ушах - видео
Перед применением необходимо проконсультироваться со специалистом.Глухота – это такое нарушение слуха, при котором человек не может слышать вообще, или степень понижения слуха настолько сильна, что восприятие звуков речи становится невозможным.
Физиология слуха
Орган слуха состоит из звукопроводящей и звуковоспринимающей частей. Каждая его составная часть в процессе эволюции приспособлена для наилучшего выполнения своих задач. Например, форма ушной раковины человека позволяет лучше улавливать звуки, а слуховой проход улучшает качество проведения звука.
В строении слухового анализатора можно выделить:
- Наружное ухо (ушная раковина, наружный слуховой проход);
- Среднее ухо (барабанная перепонка, слуховые косточки, барабанная полость);
- Внутреннее ухо (улитка, полукружные каналы, кортиев орган);
- Рецепторы;
- Проводящие пути;
- Корковый отдел в головном мозге.
Звуки, которые мы слышим, являются механическими колебаниями воздушного пространства. Они вызывают колебания барабанной перепонки во внутреннем ухе, которая их резонирует с собственной частотой. Дальнейшая передача колебаний осуществляется с помощью слуховых косточек (молоточка, наковальни и стремени) и жидкости (эндолимфы) в лабиринте внутреннего уха. Находящиеся в этой жидкости волоски кортиева органа (по сути они являются чувствительными клетками) превращают колебательные механические волны в слуховой нервный импульс, который дальше по нервным волокнам передается в головной мозг.
Причины глухоты
Сейчас достоверно известно, что причин глухоты может быть множество.
Нарушения слуха могут возникнуть от постоянного шума на работе (так называемая, шумовая травма), после перенесенного отита (воспаление уха), менингита (воспаление мозговых оболочек) или токсического влияния на слуховой нерв антибиотиков из группы аминогликозидов. Причиной глухоты могут стать скарлатина, респираторные вирусные и некоторые другие инфекционные болезни. Травма височной кости может повлечь за собой нарушение строения органа слуха или целостности слухового нерва и, как следствие этого – глухоту.
Виды глухоты
Полностью слух отсутствует довольно редко. Гораздо чаще встречаются ситуации, когда сохраняется остаточная слышимость, и человек способен различать очень громкую речь или некоторые ее частоты. Эти состояния называют тугоухостью. Четко разграничить определения тугоухости и глухоты трудно, и зависит это от метода исследования.
Если человек потерял слух еще до того, как научился говорить, то он может остаться глухонемым.
По происхождению выделяют следующие виды глухоты:
- Наследственная (передается из поколения в поколение, связана с хромосомными нарушениями);
- Врожденная (появилась при неблагоприятном воздействии на плод во время его внутриутробного развития или в момент родов);
- Приобретенная (в результате возрастных изменений органа слуха, болезней, травм, токсического влияния некоторых медикаментов и др.).
По месту повреждения слухового анализатора выделяют нейросенсорную и кондуктивную глухоту. Нейросенсорная глухота возникает, если нарушено образование слуховых импульсов, их проведение или восприятие в головном мозге. Причиной глухоты кондуктивного типа являются нарушения функций проводящего аппарата слухового анализатора (при травмах уха, отосклерозе и др.).
Глухоту также классифицируют по степени снижения слуха.
Врожденная глухота
Развитие органа слуха у эмбриона начинается с 5 недели внутриутробного периода. На 20 неделе беременности будущий ребенок уже имеет внутреннее ухо, по степени зрелости сравнимое со взрослым. С этого же времени малыш в материнской утробе начинает отличать звуки разной интенсивности и частоты.
Врожденная глухота появляется из-за патологического влияния некоторых факторов на плод и повреждения составных частей слухового анализатора. Степень снижения слуха в результате может широко варьировать – от полной глухоты (встречается у 0,25% новорожденных) до незначительного его снижения.
Среди причин врожденной глухоты чаще всего отмечают инфекции (в основном, вирусные, например, корь, краснуха, грипп), токсическое влияние медикаментов, которые принимает мать в период беременности (сульфаниламиды, аминогликозидные антибиотики и другие). В возникновении ряда случаев врожденной глухоты научно доказано токсическое воздействие алкоголя.
Выявление глухоты
Проблемами нарушения слуха занимается врач-сурдолог, хотя сначала больные скорее всего обратятся за помощью к отоларингологу.
Глухота может развиваться внезапно или постепенно, довольно незаметно для человека. Жалобы на глухоту требуют проведения дополнительных методов обследования. Современные методики и точная аппаратура позволяют объективно оценить степень глухоты и остатки слуха.
Нарушения слуха должны быть выявлены как можно раньше после рождения, потому что от этого зависит уровень развития ребенка и степень его адаптации, а также возможности восстановления слухового аппарата.
Уже в периоде новорожденности во многих роддомах проводится скрининговое исследование специальными аудиометрами слуховой функции всех детей. Аудиоскрининг проводит перед выпиской из роддома специально обученный сотрудник. Это быстрый, безболезненный и совершенно безопасный метод выявления врожденной глухоты. У взрослых проведение возможно аудиометрии речью.
Лечение глухоты
Слух в большой степени влияет на качество жизни человека, поэтому при неполной глухоте возможна коррекция его с применением слуховых аппаратов, усиливающих звуки. Это так называемая электроакустическая коррекция.
 Медикаментозные методы лечения глухоты малоэффективны, чаще всего требуется пластика или эндопротезирование.
Медикаментозные методы лечения глухоты малоэффективны, чаще всего требуется пластика или эндопротезирование.
В последнее время в лечении глухоты используется слухопротезирование с применением специальных электродов, вживляемых во внутреннее ухо (кохлеарная имплантация). Интенсивно развивается на микроскопическом уровне хирургия внутреннего уха (тимпанопластика, стапедопластика и др.).
Коррекции поддаются чаще всего кондуктивные виды глухоты.
Видео с YouTube по теме статьи:
Способность слышать играет крайне важную роль в нашей жизни. Ведь при помощи слуха мы воспринимаем множество информации и общаемся между собой. Соответственно снижение остроты слуха отрицательно сказывается на общем качестве жизни, а если способность слышать и вовсе исчезает, это сравнимо с катастрофой. Нарушения деятельности слухового аппарата могут вызываться самыми разными факторами, но в большинстве случаев они успешно поддаются частичной либо полной коррекции. Давайте уточним, отчего может возникнуть частичная потеря слуха на одно ухо, что делать при появлении такой проблемы.
Снижение слуха на одно ухо может носить разную степень выраженности. Врачи выделяют пять степеней тугоухости:
Легкую;
- среднюю;
- тяжелую;
- глубокую;
- полную или глухоту.
От снижения остроты слуха страдает около восьми процентов человек, и это лишь официальные данные. Но на самом деле, эта цифра несколько больше, ведь за докторской помощью обращаются далеко не все, кто столкнулся с такой проблемой. Второе же слышит нормально, а некоторая звуковая потеря на ухо через какое-то время становится привычной…
Причины снижения слуха на одно ухо
В ряде случаев тугоухость объясняется нарушением проведения звука сквозь наружное и среднее ухо. Подобная проблема может возникать в том случае, если наружный слуховой проход закрывают серные пробки. Сера является естественным секретом, однако при болезнях слухового аппарата, механическом раздражении либо недостаточном уходе она способна скапливаться, формируя плотные пробки.
Также довольно часто прохождение звука нарушается по причине попадания в слуховой проход инородных тел. Такая ситуация особенно характерна для маленьких детей, и требует обращения за ЛОР-помощью.
В ряде случаев одностороннее снижение остроты слуха возникает при среднем катаральном либо гнойном отите. Если на поверхности барабанной перепонки сформировался гнойник, который затем вскрылся и образовал отверстие, то человек и вовсе может перестать слышать. Восстановление слуха происходит после заживления отверстия либо после проведения оперативного вмешательства. Стоит отметить, что если в процессе заживления на барабанной перепонке сформируется грубый или большой рубец, у человека может развиться стойкое одностороннее ухудшение остроты слуха.
Потеря на одно ухо слышимости может объясняться и травмой барабанной перепонки, вызванной бездумным ковырянием в ушах, ударом звуковой волны либо высоким давлением. С такой проблемой могут столкнуться те, кто получил резкий удар по уху ладонью, а также охотники, услышавшие выстрел над ухом, либо дайвингисты.
В ряде случаев нормальное прохождение звука нарушается из-за наличия в слуховом проходе фурункулов значительного размера.
Кроме всего прочего, одностороннее нарушение слуха может вызываться повреждением слухового нерва, например, вызванным бактериальным либо вирусным инфицированием. Частичная на одно ухо пропажа звука может развиться при гриппе, ОРВИ, краснухе, свинке, менингите и пр.
Иногда частичная тугоухость с одной стороны – это следствие токсического влияния лекарств, представленных антибактериальными средствами, противораковыми препаратами, ацетилсалициловой кислотой, хинином и пр. Также роль отравляющего вещества могут сыграть разные химические элементы на производстве, алкоголь и никотин.
Односторонняя тугоухость может возникать по причине перенесенной черепно-мозговой травмы, которая вызывает отечность, нарушает нормальную циркуляцию крови, а также провоцирует развитие кровоизлияний – капиллярных и артериальных.
Иногда снижение слуха с одной стороны возникает у людей по причине особенностей профессиональной деятельности – из-за чрезмерного шума, акустических травм и вибраций.
У пожилых людей одностороннее снижение остроты слуха может объясняться гипертонией, возрастными изменениями в слуховом аппарате, нарушениями кровообращения и перенесенным инсультом.
В ряде случаев докторам так и не удается выяснить причины резкого и необъяснимого снижения остроты слуха. В этом случае пациенту стоит самому подумать кого он долго не хотел слышать и от этого, может быть, и возникло самовнушение которое привело к некоторому ослаблению слуха на ухо.
Что делать при односторонней частичной потере слуха?
В любом случае, если вы ощутили, что стали хуже слышать, лучше не медлить и обратиться за помощью к квалифицированному отоларингологу. Врач проведет полноценное обследование и может отправить вас на консультацию к другим узким специалистам. В большей части случаев односторонняя тугоухость поддается коррекции, особенно при своевременной диагностике.
Чаще всего причиной снижения остроты слуха становятся серные пробки. Они довольно быстро и легко устраняются в кабинете у ЛОРа. За несколько дней до удаления специалист может посоветовать закапать в слуховой проход перекись водорода, а само удаление подразумевает проведение продувания ушей по Политцеру либо вымывание пробок.
Также часто частичная тугоухость возникает на фоне отита. При катаральной форме заболевания справиться с ним можно при помощи простых местных капель – Отипакса либо Альбуцида. Если же врач обнаружил присоединение гнойного процесса, применяются антибактериальные средства, к примеру, местные – в виде капель (Полидекса) либо системные – в форме таблеток или уколов (макролиды, цефалоспорины либо фторхинолоны). Если случилась перфорация барабанной перепонки, использовать капли категорически нельзя.
В ряде случаев снижение остроты слуха требует проведения оперативного вмешательства. Поэтому при появлении такого симптома лучше не медлить и обратиться за докторской помощью.
Глухота считается аномальным состоянием, которое сопровождается утратой остроты слуха. Данная патология может иметь врожденный или приобретенный характер и появляется под влиянием разных факторов. В любом случае появление симптомов болезни должно стать поводом для немедленной консультации ЛОР-врача.
Патогенез
Под глухотой следует понимать полную или частичную утрату слуха. У здоровых людей диапазон звукового восприятия составляет 0-20 дБ. Утрату слуха измеряют по такой шкале:
- – при 25-39 дБ человек не может расслышать шепот;
- – на уровне 40-69 дБ больному не слышна разговорная речь;
- – при 70-94 дБ не слышен крик.
Если человек имеет возможность воспринимать звуки, ему обычно ставят диагноз « ». Если же он понимает речь мощностью более 90 дБ, речь идет о глухоте.
На фото изображены пороги слышимости звуков при разной степени потери слуха
Причины
Все причины развития глухоты делят на две категории – врожденные и приобретенные. В первую группу входят наследственные факторы. Также определенную роль могут играть осложнения при беременности и родах.
Приобретенные причины провоцируют развитие глухоты в любом возрасте. В эту категорию факторов входит следующее:
- некоторые инфекционные патологии – , паротит, корь;
- , которое сопровождается выделением гноя, крови, серы;
- применение ототоксичных лекарств;
- – сопровождается накоплением жидкости в ухе;
- или головы;
- возрастные изменения – в этом случае потеря слуха обусловлена дегенеративным поражением сенсорных клеток;
- или проникновение – такое ухудшение слуха обычно носит умеренный характер и легко поддается коррекции;
- – чаще всего наблюдается у детей.
Симптомы
Ухудшение слуха может прогрессировать постепенно, однако иногда подобные проявления возникают внезапно. Чаще всего данное состояние сопровождается следующими проявлениями:
- нарушение слуха;
- шум в ушах;
- болевые ощущения в ушах;
- ощущение чужеродного объекта в ухе – данный признак может быть обусловлен наличием серы или скоплением жидкости.
Диагностика
 Чтобы поставить точный диагноз, следует обратиться к отоларингологу. Специалист должен изучить симптомы заболевания и провести осмотр. Благодаря этим манипуляциям врач должен выявить следующее:
Чтобы поставить точный диагноз, следует обратиться к отоларингологу. Специалист должен изучить симптомы заболевания и провести осмотр. Благодаря этим манипуляциям врач должен выявить следующее:
- локализацию проблемы;
- степень утраты слуха;
- причины ухудшения слуха.
Чтобы оценить слух, обычно применяют такие методики:
- отоскопия;
- тест Швабаха;
Чтобы оценить состояние внутренних структур, может проводиться компьютерная и .
Лечение глухоты
Острые формы патологии требуют лечения в стационаре. В этом случае пациента госпитализируют в ЛОР-отделение и выполняют экстренную терапию. Как правило, на это требуется 4-6 суток. На данном этапе применяют внутримышечное и парентеральное введение препаратов. Параллельно врачи назначают исследования, которые помогут выявить причины развития болезни и оценить степень ее тяжести.
Последующее лечение патологии зависит от этиологических факторов. Как правило, терапия начинается в стационаре, после чего ее можно продолжать в домашних условиях.
Медикаментозно
Лекарственная терапия глухоты подразумевает применение таких препаратов:
- Ноотропные средства – глицин, пирацетам. С их помощью удается улучшить кровообращение в мозге и в районе слухового анализатора. Такие препараты ускоряют процесс восстановления клеток внутреннего уха и нервных волокон.
- Витамины группы В – тиамин, пиридоксин. Данные вещества способствуют улучшению нервной проводимости. С их помощью удается оптимизировать работу слуховой ветви, входящей в лицевой нерв.
- Антибактериальные средства – цефексим, азитрокс. Также могут использоваться нестероидные противовоспалительные препараты – нурофен, кетонал. Все эти средства применяют, если причиной потери слуха является или другие бактериальные патологии.
- Антигистаминные и противоотечные средства – фуросемид, зиртек. Данные препараты способствуют устранению отечности и снижению синтеза транссудата при .
Физиотерапия
Чтобы повысить остроту слуха и избавиться от глухоты, применяют множество немедикаментозных методов. К ним относят следующее:
- Физиотерапевтические средства – фонофорез, электрофорез, микротоки, лечение лазером, акупунктурное воздействие. Благодаря проведению подобных процедур удается улучшить обменные процессы и кровообращение, очистить кровь, стимулировать функционирование нервной системы.
- Продувание уха по Политцеру. Данный метод применяют, если потеря слуха связана с , средним или , баротравмой.
- Массаж, выполнение специальных упражнений и дыхательной гимнастики. Продолжительные курсы таких воздействий помогают улучшить кровообращение, восстановить состояние барабанной перепонки и наладить работу всего слухового органа.
- Гипербарическая оксигенация. Такая терапия подразумевает вдыхание повышенных концентраций кислорода. Благодаря этому удается улучшить кровообращение в районе внутреннего уха и головного мозга.
Операция, имплантация
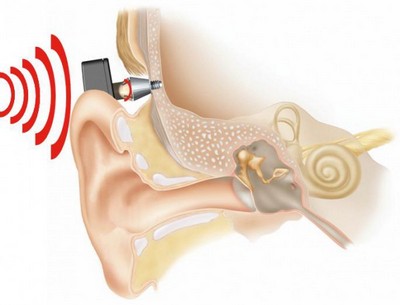 Если патология обусловлена нарушением функционирования слуховых косточек, выполняют операцию по протезированию. В данном случае их заменяют искусственными аналогами. Как следствие, подвижность косточек увеличивается, что влечет улучшение слуха.
Если патология обусловлена нарушением функционирования слуховых косточек, выполняют операцию по протезированию. В данном случае их заменяют искусственными аналогами. Как следствие, подвижность косточек увеличивается, что влечет улучшение слуха.
Если патология связана с повреждением барабанной перепонки, выполняют мирингопластику. В этом случае пораженную часть органа слуха меняют на искусственную.
При многих формах патологии восстановить функционирование слухового анализатора помогает исключительно слухопротезирование. Благодаря проведению такой операции человек имеет возможность работать и общаться с другими людьми. В данном случае специалист быстро подбирает аппарат с помощью разных тестов и аудиометрии.
Однако в сложных случаях требуется оперативное слухопротезирование. Для этого применяют имплантаты для внутреннего или среднего уха, ствола мозга, костной проводимости. Суть данной процедуры заключается во введении электродов во внутреннее ухо. В этом случае удается воздействовать на слуховой нерв, передавая в мозг сигналы для обработки.
Народные средства
Если причина глухоты кроется в отите или прочих инфекционных патологиях, можно лечиться народными средствами. Но перед их использованием обязательно следует посоветоваться с врачом. Итак, к наиболее полезным рецептам относят следующее:
- Смешать оливковое масло с настойкой прополиса в пропорции 4:1. Все ингредиенты взболтать, затем смочить в этой жидкости турунды и поместить в уши перед сном. Такое лечение продолжают 12 суток.
- К стакану кедровых орехов добавить такое же количество водки и оставить на 40 дней настаиваться. Средство процедить и употреблять по 10 капель после еды. Это рекомендуется делать дважды в сутки как минимум месяц.
- Посуду емкостью 0,2 л на четверть наполнить измельченными плодами аниса, после чего доверху налить масло шиповника. Оставить на 21 день и вводить в уши по 3 капли перед сном.
- Измельчить зубчик чеснока, смешать с 3 каплями камфарного масла и смочить в средстве турунду. Поместить в ухо до появления жжения. Использовать раз в сутки 2 недели.
- Большую ложку шишек хмеля смешать с 250 мл кипятка. Принимать дважды в сутки по 100 мл. Такое лечение продолжать месяц.
О потере слуха в нашем видео:
Профилактика
Чтобы не допустить развития глухоты, нужно уделять должное внимание мерам профилактики. К ним относят следующее:
- вакцинация против детских болезней – паротита, менингита, кори;
- иммунизация женщин от краснухи;
- обследование во время беременности на наличие инфекций;
- своевременное обследование новорожденных детей, которые входят в группу риска;
- использование ототоксичных средств только по назначению врача;
- снижение воздействия громких звуков на слуховой орган человека.
Потеря слуха считается очень серьезным состоянием, которое сильно ухудшает качество жизни человека и препятствует его социальной активности. Чтобы избежать подобных последствий, нужно своевременно лечить все заболевания ушей. При малейшем снижении слуха необходимо сразу же обращаться к врачу.
