Реактивные изменения поджелудочной железы лечения. Лечение и прогноз. Заболевания желудочно-кишечного тракта
Термин «реактивные» означает вторичные, то есть, это реакция органа на какое-то другое заболевание. Поджелудочная железа может давать реактивные изменения на любое заболевание органов пищеварения, так как функции всех этих органов взаимосвязаны. Но самая тесная связь у поджелудочной железы с печенью и желчевыводящими путями.
Что такое реактивный панкреатит
Реактивный панкреатит может развиваться у больных с любыми заболеваниями органов пищеварения, при постоянном переедании и употреблении в пищу жирной жареной пищи, некоторых врожденных ферментативных нарушениях, при длительном применении некоторых лекарственных препаратов (например, глюкокортикоидов), аномалиях развития желчевыводящих путей.
На УЗИ при этом можно увидеть такие же изменения, как и при остром панкреатите: увеличение одного из участков поджелудочной железы (чаще хвоста), расширение протока поджелудочной железы, диффузные изменения в ткани поджелудочной железы.
Заболевания печени и желчевыводящих путей
При заболеваниях печени и желчевыводящих путей почти всегда появляются реактивные изменения в поджелудочной железе. Происходит это потому, что эти органы связаны между собой общим протоком, в который объединяются общий желчный проток и поток поджелудочной железы.
При застое желчи в желчевыводящих протоках и в желчном пузыре в ткани поджелудочной железы появляются реактивные изменения, которые видит и описывает врач УЗИ. Эти изменения всегда имеют диффузный (распространенный) характер, но часто обнаруживаются на одном из участков поджелудочной железы. Такое реактивное воспаление говорит о тесной связи органов.
То же самое происходит при заболеваниях печени (острых и хронических гепатитах), когда нарушается ее функция по производству желчи клетками печени.
Такие реактивные изменения часто никак не проявляются или их симптомы незначительны. Могут беспокоить боли в верхней части живота, тошнота, периодически появляется жидкий стул. Но так как при заболеваниях печени  и желчевыводящих путей также возможно появление таких симптомов, отличить симптомы заболевания печени и желчевыводящих путей от симптомов реактивных изменений в поджелудочной железе порой невозможно.
и желчевыводящих путей также возможно появление таких симптомов, отличить симптомы заболевания печени и желчевыводящих путей от симптомов реактивных изменений в поджелудочной железе порой невозможно.
Специального лечения реактивные изменения поджелудочной железы не требуют. Это состояние проходит после выздоровления от основного заболевания или после того, как пройдет его обострение.
Заболевания желудочно-кишечного тракта
Реактивные изменения в поджелудочной железе могут развиваться и при заболеваниях желудочно-кишечного тракта. Так, достаточно часто такое реактивное воспаление развивается при обострении язвенной болезни двенадцатиперстной кишки. Поджелудочная железа имеет тесную связь с двенадцатиперстной кишкой, так как в ее стенке открывается общий проток, через который в кишечник поступают желчь и панкреатический сок. Такое реактивное воспаление может приводить к усилению болей в животе и распространению их вверх, появлению тошноты, жидкого стула и вздутия живота.
Иногда происходит пенетрация (распространение) язвы желудка и двенадцатиперстной кишки в головку поджелудочной железы. В таком случае реактивное воспаление поджелудочной железы усиливается.
Реже реактивное воспаление поджелудочной железы возникает при заболеваниях толстого кишечника, например, при язвенном колите  и при заболеваниях пищевода. К реактивному воспалению поджелудочной железы может привести рефлюкс
и при заболеваниях пищевода. К реактивному воспалению поджелудочной железы может привести рефлюкс  -гастрит – воспаление пищевода, которое возникает на фоне постоянного затекания кислого содержимого желудка в пищевод. Такое постоянное раздражение приводит сначала к воспалению, а затем к образованию язв на стенках пищевода – тяжелому заболеванию, которое отражается на состоянии всех органов пищеварения, в том числе на состоянии поджелудочной железы.
-гастрит – воспаление пищевода, которое возникает на фоне постоянного затекания кислого содержимого желудка в пищевод. Такое постоянное раздражение приводит сначала к воспалению, а затем к образованию язв на стенках пищевода – тяжелому заболеванию, которое отражается на состоянии всех органов пищеварения, в том числе на состоянии поджелудочной железы.
Реактивные изменения в поджелудочной железе проходят с восстановлением нормального состояния органов, которые его вызвали.
Нужны ли дополнительные исследования
Как правило, их проводят, так как точный диагноз на основании одного УЗИ поставить невозможно. При реактивных изменениях в поджелудочной железе функция ее нарушается незначительно. Если же в крови и моче обнаруживается большое количество ферментов поджелудочной железы, то назначается сопутствующее лечение.
При реактивных изменениях поджелудочной железы нужно искать какое-то заболевание другого органа пищеварения.
Галина Романенко
При воспалительном процессе в поджелудочной железе нередко развивается реактивный панкреатит. При данном недуге происходят неблагоприятные изменения в структуре паренхимы. Больной орган отекает и увеличивается.
Причины появления данной патологии
Обычно недуг возникает под влиянием следующих обстоятельств:
- Инфекционные заболевания органов дыхательной системы.
- Воспалительный процесс в тканях пищеварительных органов.
- Травмы органов пищеварения.
- Использование антибиотиков, лекарственных средств, негативно сказывающихся на состоянии органа.
- Неправильный режим питания.
- Пищевая инфекция, протекающая в тяжёлой форме.
- Аллергия на продукты питания и лекарства.
Реактивные изменения паренхимы могут развиваться при врожденных заболеваниях органов пищеварения, снижении количества лактозы в организме, патологиях желчевыводящих путей.
Отличительные особенности недуга
Основные признаки:
- Сильные боли в области живота. Заметить их достаточно просто: ребёнок становится беспокойным и часто плачет. Он старается больше лежать на боку, постоянно прижимает ноги к груди.
- Повышается температура, она может достигать отметки в 40 градусов.
- Нередко возникает диарея. Если ребенок страдает реактивным панкреатитом продолжительное время, вместо диареи могут наблюдаться запоры.
- Ребёнок жалуется на чувство сухости во рту.
- На языке появляется желтоватый налёт.
- Аппетит существенно снижается или исчезает.
- Возможно возникновение отрыжки.
- Ребёнок становится вялым, быстро устаёт.
- Нередко повышается уровень сахара в крови.
При обнаружении указанных симптомов следует обратиться к специалисту. Попытка самостоятельного лечения ребенка может привести к негативным последствиям.
Какими методами диагностики стоит воспользоваться?
Диффузные реактивные изменения можно диагностировать при помощи общего анализа крови. При данном исследовании обнаруживаются проявления воспаления: увеличенное количество лейкоцитов, понижение уровня лимфоцитов в крови.
В анализе кала обнаруживаются элементы крахмала, непереваренные кусочки пищи. При биохимическом исследовании крови определяется превышение количества некоторых ферментов. Диастаза в анализе мочи также увеличена.
На ультразвуковом исследование брюшной полости отмечаются эхопризнаки нарушения структуры паренхиматозного слоя.
Методы лечения заболевания
Тяжёлые диффузные реактивные изменения успешно лечатся только в условиях стационара. В этом случае больному предписан постельный режим. Врач назначает ребёнку ряд медицинских препаратов и специальную диету для устранения причины недуга. Для избавления ребёнка от боли применяют лекарственные средства, отличающиеся спазмолитическим действием. Они прекрасно снимают болевые ощущения.
Данные средства улучшают сокращение протоков поджелудочной. Чтобы снизить интоксикацию организма, внутривенно вводят специальные растворы. Если реактивные изменения поджелудочной железы у детей осложняются аллергическим заболеванием, показано применение антигистаминных препаратов. Назначаются и лекарства с содержанием ферментов: Панкреатин, Мезим форте. Врач порекомендует употребление витаминных комплексов.
Лечение заболеваний поджелудочной предполагает соблюдение строгой диеты. Специалист может решить, что следует прибегнуть к лечебному голоданию на несколько дней для того, чтобы обеспечить покой воспалённой железе.
Важность диеты
Питание при реактивном панкреатите должно отвечать следующим правилам:
- Нужно исключить любую пищу, раздражающую орган. Под строгий запрет попадают: копчёные, солёные, острые блюда.
- Все блюда надо готовить на пару. Жареная пища исключается.
- Разрешается употребление только тёплой, тщательно измельчённой пищи. Для детей младше трёхлетнего возраста еду нужно протирать. Это правило актуально и для периода ремиссии.
- Питание должно быть частым (не менее пяти раз в день).
- Интервалы между приёмами пищи не должны превышать четырёх часов.
При обострении заболевания разрешаются следующие блюда:
- Каши, протёртые через сито.
- Кисломолочная продукция.
- Супы из овощей, картофельное пюре.
- Рыба в отварном виде.
- Паровые котлетки.
Употребление свежих овощей и фруктов разрешается только по истечении семи дней после начала лечения.

Не рекомендуется употребление сдобных продуктов, сладостей. К запрещенным при панкреатите блюдам относится и грибной бульон, жирный мясной суп. Стоит отказаться от белокочанной капусты, консервированных продуктов, колбасных изделий, мороженого.
Как предотвратить недуг?
Если проблема с деятельностью железы уже возникла, нужно проявлять особую внимательность к детскому здоровью:
- Работники детского сада и учителя должны быть проинформированы о заболевании. Их нужно предоставить перечень продуктов, которые запрещены к употреблению.
- Соответствующий диагноз и врачебные рекомендации должны быть отражены в медицинской карте.
- Нужно своевременно лечить инфекционные заболевания и воспалительные болезни пищеварительных органов.
Что посоветует детский доктор?
Известный врач Комаровский считает, что главной мерой профилактики реактивного панкреатита является частое питание. При этом объём порции должен быть небольшим. Комаровский убеждён, что многие проблемы с работой поджелудочной возникают при переедании. Дети должны выходить из-за стола с лёгким чувством голода. Доктор советует ограничить употребление сладостей и мучных продуктов.
Обычно хронические воспалительные процессы органов пищеварения сопровождаются нарушением в поджелудочной железе. Также реактивные изменения поджелудочной железы могут возникать и при отравлении, неправильном питании.
Для увеличения картинки щелкните по ней мышкой
Гастроэнтеролог Михаил Васильевич:
"Известно, что для лечения ЖКТ (язвы, гастриты и т.д.) существуют специальные препараты, которые назначаются врачами. Но речь пойдет не о них, а о тех лекарствах, которые можно использовать самим и в домашних условиях..."
Описание болезни
При воспалительных процессах, которые протекают внутри поджелудочной железы, может развиться реактивный панкреатит, который проявляется в увеличении размера органа, изменениях в паренхиматозных тканях. У детей реактивный панкреатит обычно протекает в хронической форме. Обострение этой патологии может наблюдаться при нарушении питания. Острую форму специалисты обнаруживают при врожденных болезнях ЖКТ.
Реактивные изменения в поджелудочной железе могут возникать у детей при воздействии таких факторов:
- травмы органов брюшины;
- детские инфекции;
- отравление;
- воспаление желчевыводящих протоков;
- использование сильных антибактериальных средств;
- увеличение количества желудочного сока;
- врожденные патологии органов системы пищеварения, которые затрудняют выведение ферментов из железы.
У подростков, взрослых людей такие нарушения возникают при наличии любой из нижеуказанных патологий:
- хронический холецистит;
- язвенные колиты;
- язва кишечника;
- патологии пищевода;
- гепатиты (острые, хронические формы).
В группу риска включены люди, которые болеют язвой поджелудочной железы, рефлюксом.
Симптомы

Обычно при развитии реактивных изменений у пациентов появляются боли, расстройства пищеварения, перепады уровня сахара в крови. У маленьких детей симптомы обычно незаметно. Все, что могут заметить родители, это вялость, снижение аппетита, капризность малыша.
Симптомы реактивного панкреатита обычно отчетливо проявляются у детей старшего возраста:
- моча темного окраса;
- сухость во рту;
- тошнота, рвота (после нее облегчение не приходит);
- кал светлого окраса;
- пожелтение дермы;
- частая водянистая диарея;
- снижение аппетита;
- вздутие, частая отрыжка;
- повышение температуры до 38 – 40 градусов (наблюдается в первые часы заболевания);
- повышенная утомляемость;
- интенсивные боли, которые проявляются вверху живота.
Диагностика

Чаще всего для обнаружения диффузных реактивных изменений внутри тканей поджелудочной железы специалисты применяют ультразвуковую диагностику. В более редких случаях возникает необходимость в компьютерной томографии. Чтобы установить точный диагноз, врачам необходимо обследовать все внутренние органы, расположенные внутри брюшной полости. При наличии у ребенка жалоб, специалист направит его на обследование таких органов:
- желчный пузырь;
- поджелудочная железе;
- печень.
Кроме УЗИ, КТ, обнаружить нарушение помогут такие методы диагностики:
- биохимический анализ крови;
- общий анализ крови;
- лапароскопия;
- анализ мочи (устанавливается содержание ферментов пищеварения);
- эндоскопия двенадцатиперстной кишки.
Лечение

Терапия реактивных изменений паренхимы железы обычно проводится по нижеуказанной схеме:
- Прием спазмолитиков. Они необходимы для устранения болей в животе. Спазмолитики также уменьшают сокращение протоков железы, заметно облегчают отток пищеварительного сока, различных полезных веществ.
- Проведение дезинтоксикационной терапии. Больному внутривенно вводят специальные растворы.
- Прием ингибиторов протеаз.
- Прием антигистаминных медикаментов для устранения аллергии. Специалисты обычно назначают «Супрастин», «Тавегил», «Аллергодил».
- Прием ферментных средств «Мезим Форте», «Панкреатин», «Фестал».
- Прием витаминов, поливитаминных комплексов («Аскорутин», «Аскорбиновая кислота», «Витамин В»).
Лечение, которое специалисты проводят по указанной нами схеме всегда было эффективным. Для устранения диффузных изменений поджелудочной железы, помимо назначенной терапии, больной должен соблюдать специальную диету. В период лечения врачи рекомендуют пить сильнощелочную теплую минеральную воду («Лужанская», «Боржоми», Саирме», «Ессентуки», «Поляна купель»).
Профилактика

При обнаружении у ребенка проблем с поджелудочной железой, очень важно следить за тем, чтобы он в период ремиссии соблюдал диету. Чтобы не было отклонений от диеты нужно приложить определенные усилия:
- Родители сами должны следить за тем, что употребляет их ребенок.
- О болезни ребенка нужно осведомить воспитателей, учителей в том образовательном учреждении, которое посещает ребенок. Им нужно предоставить список запрещенных продуктов.
- Нужно провести беседу с мед персоналом детского садика, школы.
- Нужно убедиться в том, что поставленный диагноз, рекомендации относительно питания указаны в медицинской карте вашего ребенка.
Чтобы предотвратить развитие этой патологии у ребенка нужно своевременно проводить лечение инфекционных, воспалительных болезней, поражающих органы пищеварительного тракта.
Также очень важным пунктом, о котором следует помнить всем родителям, это умеренное кормление ребенка, его нельзя перекармливать. Рекомендовано детям питаться почаще, небольшими порциями. Лучше всего, когда у ребенка остается незначительное чувство голода после приема пищи.
Очень важно свести к минимуму количество употребляемых сладких мучных изделий. Такие продукты содержат очень много жиров, углеводов, а это негативно сказывается на состоянии поджелудочной железы.
Чтобы у ребенка не возникали проблемы с пищеварительной системой, нужно следить за его правильным питанием. Дети должны употреблять полезную пищу. Также большое значение имеет режим питания.
Специалисты рекомендуют при возникновении у ребенка сбоя в работе органов пищеварения соблюдать диету. Это поможет предотвратить появление рецидивов. Врачи настоятельно рекомендуют взрослым проводить беседы с детьми относительно назначенной диеты. Родители должны объяснить малышу, почему нельзя есть запрещенные продукты, чем опасно нарушение назначенной врачом диеты.
Не стоит экспериментировать с едой при диагностировании реактивных изменений поджелудочной железы. Употребление запрещенных продуктов может спровоцировать обострение патологии.
Нарушение работы системы пищеварения на ранних стадиях проявляется в незначительной степени. Очень часто первые симптомы остаются незамеченными. А ведь все знают, что в борьбе с любой болезнью важную роль играют своевременная диагностика, грамотное лечение. Поэтому нужно быть максимально внимательными к своему ребенку, чтобы вовремя заметить первые проявления болезни.
Воспалительные и инфекционные заболевания редко проходят бесследно для организма. После них врачи часто диагностируют реактивный панкреатит. У детей симптомы этого заболевания свидетельствуют о поражении главного органа пищеварительной системы — поджелудочной железы. Однако дискомфорт в животе, отрыжка и изжога не всегда указывают на воспалительный процесс. Если ребенок жалуется на боли, нужно незамедлительно вызвать врача. Самостоятельное лечение может закончиться осложнением патологического процесса.
Что необходимо знать о болезни?
Панкреатит является одним из самых распространенных Он бывает как у взрослых, так и у детей. Клиническая картина и характер течения патологического процесса определяют его форму — острую или хроническую. Такое состояние очень опасно. Если своевременно не предпринять шаги по устранению причины заболевания, придется соблюдать строгую диету на протяжении всей жизни.
Реактивный панкреатит у ребенка несколько отличается от основной формы заболевания. Его развитие начинается с В результате нарушается работа органа, а возложенные на него функции не выполняются в полном объеме. Ферменты, которые принимают участие в процессе расщепления пищи, не могут пройти через воспаленные протоки. Они остаются в поджелудочной железе и начинают буквально переваривать ее изнутри.
Причины воспалительного процесса
В последнее время реактивный панкреатит у детей диагностируется все чаще. Врачи объясняют данную тенденцию изменением вкусовых пристрастий населения. Сегодня рацион ребенка состоит преимущественно из продуктов, в составе которых присутствует большое количество консервантов, красителей и ароматизаторов. Эти вещества негативно отражаются на работе поджелудочной железы. Они провоцируют спазм протоков органа, в результате чего ферменты не попадают в пищеварительный тракт. Постепенно развивается воспалительный процесс.
Реактивный панкреатит у ребенка может возникнуть вследствие перенесенных недавно инфекционных заболеваний. Например, ОРВИ или ОРЗ часто выступают в роли пускового механизма патологического процесса. Другой причиной заболевания является антибиотикотерапия. Использование «Метронидазола» или «Фуросемида» при лечении повышает риск развития недуга.
В редких случаях реактивный панкреатит развивается на фоне врожденных заболеваний поджелудочной железы. К ним относится муковисцидоз, аномальное изменение проходов двенадцатиперстной кишки. Такие пациенты с ранних лет знают о проблемах со здоровьем, поэтому соблюдают специальную диету и принимают лекарства. Вероятность возникновения воспаления в поджелудочной железе у них ничтожно мала, но все же существует. 
Первые проявления недуга
Признаки реактивного панкреатита у детей практически не отличаются от симптомов заболевания у взрослых. Развитие патологического процесса сопровождается сильной болью в Клиническая картина дополняется тошнотой, нарушением стула. Приступы диареи сменяются запором. При поносе стул жидкий, а каловые массы покрыты блестящим налетом. Дети часто жалуются на сухость во рту, сильную жажду. Аппетит ухудшается, а некоторые малыши вовсе отказываются от еды.
Заболевание часто сопровождается симптомами общего недомогания. Ребенок становится вялым и апатичным, теряет интерес ко всему происходящему. Ему постоянно хочется спать, а высокая температура не позволяет заниматься привычными делами.
Выраженность симптомов заболевания зависит от возраста пациента. Чем старше ребенок, тем сильнее проявляются признаки недуга. У новорожденных боль в животе выражается капризностью и усилением двигательной активности. Реактивный панкреатит у детей младшего возраста также сопровождается сильным дискомфортом в области пупка. Однако они не могут показать точное место локализации боли. Дети старшего возраста обычно жалуются на сильную тошноту и рвоту. Все перечисленные симптомы могут служить основанием для незамедлительного обращения к врачу.
Первая помощь при приступе панкреатита
При появлении симптомов реактивного панкреатита необходимо сразу вызвать бригаду медицинских работников. До приезда помощи нужно аккуратно уложить ребенка на диван или кровать, обеспечить ему полный покой. На область живота можно положить холодную грелку. Не рекомендуется давать больному анальгетики или другие лекарственные препараты, поскольку они могут смазать общую клиническую картину. Реактивный панкреатит у детей, симптомы которого часто застают врасплох родителей, является скоротечным заболеванием. Поэтому к его лечению следует относиться со всей серьезностью и ответственностью. 
Методы диагностики
Прежде чем приступать к лечению заболевания, юному пациенту необходимо пройти полное медицинское обследование.
- Общий анализ крови требуется для подсчета лейкоцитов. Количество этих элементов увеличивается при панкреатите.
- УЗИ органов брюшной полости показывает уплотнения в железе, а также иные патологические изменения в органе.
- Биохимический анализ крови позволяет оценить уровень содержания ферментов,
- С помощью гастроскопии доктор может взять материал для цитологического исследования в лабораторных условиях.
Если анализы подтверждают реактивный панкреатит у ребенка, лечение заболевания начинают незамедлительно.
Основные принципы терапии
Лечение воспаления в поджелудочной железе требует комплексного подхода. Обычно оно включает прием лекарственных средств и соблюдение строгой диеты. Выбор конкретных медикаментов для лечения зависит от состояния пациента и особенностей его организма. Больного обязательно помещают в стационар. В течение первых нескольких дней ему следует обеспечить полный покой. Больничный режим в период обострения недуга позволяет не мучиться вопросом о том, каким должно быть меню при реактивном панкреатите у детей.
Родителям нужно строго придерживаться рекомендаций врача, ведь он желает ребенку только скорейшего выздоровления. Поэтому все ограничения в питании нельзя считать капризом доктора, как может показаться многим. Если у маленького пациента уже случился приступ реактивного панкреатита, проявились его симптомы, соблюдение строгой диеты является неотъемлемой частью терапии. В противном случае может произойти рецидив.
Диета при воспалении поджелудочной железы
Что необходимо изменить в рационе при диагнозе «реактивный панкреатит»? Ребенка диета не должна смущать. Он должен считать ее частью привычного образа жизни, ведь основные ограничения распространяются только на вредные продукты. В этот список входят жирные и острые блюда, копчености и фаст-фуд. Также рекомендуется исключить шоколад, какао и Остальные правила диетического питания перечислены ниже.
- Необходимо обеспечить поджелудочной железе функциональный покой. Из рациона маленького пациента в первую очередь нужно исключить все раздражители. Продукты, сваренные или приготовленные на пару, следует подавать в измельченном виде комнатной температуры.
- Важно позаботиться о сохранении энергетической и пищевой ценности рациона. Нет необходимости кормить малыша исключительно белковой пищей. Рацион должен быть максимально разнообразным и также включать углеводные продукты.
- Кушать следует небольшими порциями, но часто. Рекомендуется вспомнить о принципах дробного питания. Промежуток между приемами пищи не должен превышать четырех часов.
Чтобы предупредить новые вспышки болезни, нужно постоянно следить за питанием. Любые эксперименты с едой могут привести к новому приступу и необходимости принимать лекарства.
Каким должно быть питание при реактивном панкреатите?
Детей с признаками воспалительного процесса в первую очередь сажают на голодную диету. В течение двух суток больным разрешается пить только обычную минеральную воду. С третьего дня лечения рацион дополняют домашними сухариками и чаем без сахара, овсяной кашей на воде. Затем можно включать кисель, кисломолочные продукты, черствый белый хлеб. На пятый день терапии разрешаются несложные овощные бульоны или пюре. Еще через пять суток, при условии положительной динамики, больные могут есть постное мясо, паровые котлеты. Свежие овощи и фрукты следует вводить в рацион постепенно, лучше самыми последними. Полный перечень разрешенных блюд на каждом этапе диеты должен определить лечащий врач.
Лечение реактивного панкреатита медикаментами
Использование при этом заболевании лекарственных препаратов позволяет остановить его прогрессирование и купировать симптоматику. Все медикаменты, входящие в стандартный курс терапии, можно разделить на две условные группы:
- Спазмолитики. К этой группе относятся «чистые» медикаменты («Но-шпа») и препараты, имеющие в своем составе обезболивающие компоненты («Анальгин», «Парацетамол»).
- Ферментные средства. Их действие направлено на улучшение процесса пищеварения. В этой группе препараты делятся на две категории: имеющие в своем составе ферменты («Мезим», «Панкреатин») и содержащие желчь («Фестал», «Ферестал»). Злоупотреблять лекарствами не нужно, ведь организм может привыкнуть к такой искусственной помощи. Препараты из второй группы дают хороший терапевтический эффект, но их применение противопоказано при желчекаменной болезни и обострении гастрита.
Чтобы усилить лечебное воздействие медикаментов, врачи рекомендуют дополнительно принимать антацидные средства. Они способствуют снижению кислотности желудка, увеличивая тем самым полезный эффект от лекарств.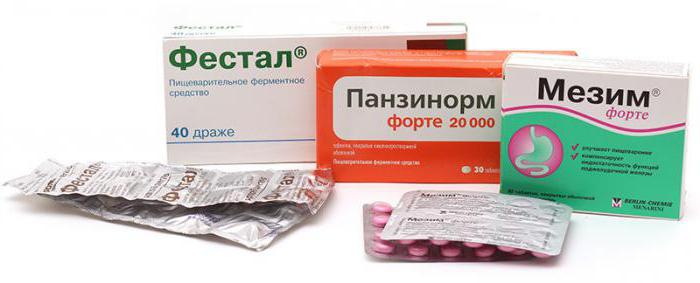
Лечение народными средствами
Реактивный панкреатит у ребенка нельзя вылечить без использования лекарственных препаратов. Однако для купирования симптоматики можно прибегнуть к помощи рецептов народных лекарей. Перед началом курса терапии следует проконсультироваться с врачом.
Одним из популярных продуктов в лечении панкреатита является маточное молочко. Применять его можно только в том случае, если у ребенка нет аллергии на мед. Продолжительность курса терапии составляет 2-3 месяца. Затем необходимо сделать короткий перерыв на несколько дней. Принимать маточное молочко рекомендуется по чайной ложке трижды в день. Лучше медленно рассасывать сладкое лакомство, а не глотать его целиком.
Также можно сделать домашний квас из чистотела. Для его приготовления потребуется 3 л молочной сыворотки. Если ее найти не удается, можно заменить обычной водой. Жидкость необходимо налить в сосуд, добавить по чайной ложке сметаны и сахара. В марлевый мешочек следует насыпать полстакана травы чистотела, опустить в банку с водой или молочной сывороткой. В течение двух недель нужно ежедневно помешивать квас. Если четко следовать представленной инструкции, на 10 сутки напиток должен начать пениться. Принимают квас на протяжении недели по столовой ложке трижды в день. 
Меры профилактики
Не всегда родители могут уберечь свое чадо от факторов, способствующих возникновению реактивного панкреатита. Именно поэтому они должны объяснить ребенку всю серьезность заболевания, рассказать о необходимости соблюдения специальной диеты.
Многие дети являются сладкоежками. Именно торты и пирожные наносят самый сильный удар по поджелудочной железе. Одной из мер профилактики заболевания является ограничение потребления сладостей. В роли их заменителя может выступать самый обычный мед. Однако и с этим лакомством важно не переусердствовать. Малышу достаточно двух столовых ложек данного продукта, при условии отсутствия аллергии. Еще одно важное правило — не переедать. Ребенок должен вставать из-за стола с легким чувством голода.
Другим способом профилактики недуга является своевременное лечение инфекционных и воспалительных патологий, болезней ЖКТ. Очень часто на фоне подобных проблем и развивается реактивный панкреатит у ребенка. Только благодаря грамотной терапии можно избежать саморазрушения поджелудочной железы. Следует заметить, что любые препараты для лечения должен назначать врач. Самостоятельный подбор медикаментов категорически запрещен.
Подведем итоги
Реактивный панкреатит у детей, симптомы и лечение которого описаны в этой статье, считается опасным состоянием. При появлении первых симптомов заболевания необходимо срочно обратиться за медицинской помощью. Игнорирование патологии может привести к неприятным последствиям. Среди них самым тревожным является саморазрушение поджелудочной железы. По причине несвоевременного обращения к врачу в будущем у ребенка может развиться сахарный диабет.
Диффузные изменения поджелудочной железы: что значит, как лечить, диета
Диффузные изменения поджелудочной железы – это признаки заболевания, обнаруженные при помощи ультразвукового исследования.
Давайте детальнее рассмотрим особенности диффузных изменений поджелудочной железы, их виды, причины данной патологии, симптоматику, методы диагностики и способы лечения.
Причины диффузных изменений поджелудочной железы
Причины диффузных изменений поджелудочной железы разнообразны. Чаще всего изменения встречаются при обменно-дистрофических процессах в органе. Изменения могут развиваться при нарушении кровообращения в данной области, эндокринных и обменных заболеваниях, нарушении работы желчевыводящих путей и печени.
У людей пожилого возраста и больных сахарным диабетом, ткань ПЖ уменьшается в объемах. Недостающий объем восполняется жировой тканью. Данные изменения не считаются патологией и не требуют лечения. Но по результатам ультразвукового исследования, диагноз будет звучать как, диффузное изменение поджелудочной железы при повышенной эхогенности при нормальных размерах органа.
Подобные изменения могут наблюдать и при равномерном замещении разрушенных тканей органа соединительной тканью. Размеры железы могут быть нормальными или слегка уменьшенными. Данная симптоматика возникает из-за хронических обменно-дистрофических нарушений или при остром панкреатите. Если диагноз острый панкреатит не подтверждается, то диффузные изменения не требуют лечения.
Причины различных диффузных изменений поджелудочной железы:
- Несбалансированное питание, избыточное употребление острого, сладкого, соленого, мучного, жирного.
- Хронические стрессы и наследственная предрасположенность.
- Злоупотребление алкоголем, табакокурением.
- Заболевания органов желудочно-кишечного тракта.
- Нерациональный прием лекарственных препаратов.
Очень часто диффузные изменения поджелудочной железы встречаются у пациентов с сахарным диабетом из-за недостатка выработки инсулина. У больного повышается уровень сахара в крови, а в моче появляется глюкоза. Изменения такого рода требуют весьма специфического лечения, которое направлено на устранение основного заболевания. Не стоит забывать про острый и хронический панкреатит, которые приводят к диффузным изменениям поджелудочной железы и требуют лечения.
Патогенез
Диффузные изменения поджелудочной железы не рассматриваются как самостоятельный диагноз, а свидетельствуют о наличие патологического состояния, то есть выступают его отдельным симптомом. Наличие диффузных изменений свидетельствует об уменьшении или увеличении размеров поджелудочной или уплотнении тканей и структуры органа. Изменения могут появиться из-за воспалительных процессов, быть признаком старения организма, возникать в результате склеротизирования. Не всегда диффузные изменения (ДИ) сопровождаются основным заболеванием. То есть такого заболевания, как диффузные изменения поджелудочной железы не существует, но после ультразвукового исследования, врач может написать подобное заключение. Это свидетельствует об изменениях в органе, чаще всего обменно-дистрофических.
Панкреас или поджелудочная железа (ПЖ) – это самая крупная железа внутренней и внешней секреции. Орган находится в забрюшинном пространстве, на задней стенке брюшной полости. ПЖ имеет тело, головку и хвост, а спереди прикрывается желудком.
- Самая широкая часть органа – головка ПЖ. Она находится справа от позвоночника и входит во внутренний изгиб двенадцатиперстной кишки. Тело органа находится спереди позвоночника, а с левой стороны медленно переходит в хвост.
- Поджелудочная железа имеет проток, который проходит по направлению от хвоста к головке и выходит в стенке двенадцатиперстной кишки. Железа сливается с желчным протоком, но в некоторых случаях протоки выходят в двенадцатиперстную кишку самостоятельно.
- Железа вырабатывает панкреатический сок, который состоит из ферментов, переваривающих протеазы, липазы и амилазы, то есть выполняет внешнесекреторную функцию. В тканях органа находятся железы внутренней секреции, которые вырабатывают инсулин, помогающий усваиваться глюкозе тканями.
Симптомы диффузных изменений поджелудочной железы
Симптомы диффузных изменений поджелудочной железы зависят от основного заболевания, которое привело к появлению изменений. Основная симптоматика выглядит как ухудшение аппетита, частые запоры и понос, ощущение тяжести в желудке. Давайте рассмотрим симптомы диффузных изменений, которые характерны для определенных заболеваний.
- При остром панкреатите в протоке ПЖ возникает повышенное давление, что вызывает повреждения органа и выход пищеварительных ферментов через ткани железы. Это приводит у разрушению тканей поджелудочной и вызывает интоксикацию организма. Больной ощущает ужасные боли в левом подреберье, частую рвоту и тошноту. Появляются симптомы нарастающей тахикардии и пониженного артериального давления. Состояние не улучшается, вплоть до проведения интенсивной терапии или хирургического лечения.
- При хроническом панкреатите, симптоматика ДИПЖ имеет затяжной характер. На первом этапе происходит повреждение железы, что приводит к ее отечности и небольшим кровоизлияниям. Через время, ПЖ уменьшается в размерах и склерозируется, что приводит к нарушениям выработки пищеварительных ферментов. По мере прогрессирования заболевания у пациента появляются выраженные болевые ощущения.
- Если диффузные изменения поджелудочной железы вызваны фиброзом, то на первых порах данного заболевания, симптоматика отсутствует. При фиброзном воспалении нормальные ткани железы меняются на соединительную ткань. Это приводит к пониженной выработке ферментов и гормонов, которые поддерживают обменные процессы в организме и отвечают за процесс пищеварения. Начальная симптоматика заболевания схожа с симптомами панкреатита. Больной ощущает постоянную боль в левом подреберье и тошноту. Из-за недостатка ферментов появляется тошнота, поносы, рвота, резкое похудение. В дальнейшем, из-за истощения белковых резервов начинается аллергизация организма и нарушение выработки инсулина, что приводит к сахарному диабету.
- Если изменения ПЖ вызваны липоматозом, то это необратимый процесс. Здоровая ткань железы заменяется жировой тканью. Поскольку жировые клетки не выполняют функции пищеварительных желез, то организм начинает ощущать дефицит веществ, которые необходимы для нормального функционирования. Степень выраженности, то есть симптоматика липоматоза, полностью зависит от степени диффузных изменений поджелудочной железы. Так, если заболевание имеет ограниченное распространение очага патологии, то процесс протекает бессимптомно. При бесконтрольном прогрессировании происходит сдавливание паренхимы массивным скоплением жировой ткани, что вызывает болезненные ощущения и приводит к нарушениям в работе ПЖ.
Диффузные изменения паренхимы поджелудочной железы
Диффузные изменения паренхимы поджелудочной железы очень часто встречаются в заключении ультразвукового исследования. Это не поставленный диагноз, а всего лишь результат проведенного исследования, который свидетельствует о равномерном изменении в тканях железы, отсутствии камней, локальных очагов, кист или опухолей. То есть УЗИ говорит о том, что в тканях паренхимы наблюдаются изменения, причину которых необходимо выяснить.
Врачи выделяют следующие причины диффузных изменений в паренхиме поджелудочной железы:
- Панкреатит (острая форма) – серьезное заболевание, которое возникает в результате нарушения оттока секрета из-за воспалительного процесса в ПЖ. Результат вышеупомянутого процесса отражается диффузными изменениями в паренхиме железы.
- Хронический панкреатит – одна из форм воспаления ПЖ. Заболевание может возникать из-за патологических процессов в желчном пузыре и печени или появляться самостоятельно.
- Сахарный диабет – заболевание, при котором здоровая ткань железы заменяется жировой тканью. Как результат, на ультразвуковом исследовании видны диффузные изменения в паренхиме органа.
Кроме диффузных изменений, при исследовании паренхимы поджелудочной железы, врачи могут диагностировать повышенную эхогенность органа. Эхогенность тканей считается одним из важных показателей, которые позволяют оценить плотность внутренних органов. Если УЗИ выявило повышенную или пониженную эхогенность паренхимы поджелудочной железы, то обязательно проводятся дополнительные анализы для выяснения причины данной патологии. Как правило, повышенная эхогенность паренхимы поджелудочной железы, возникает при:
- Воспалительный процесс с образованием фиброза – соединительная ткань зарубцовывается, из-за чего участки ткани отличаются по плотности. На УЗИ это дает гипеорэхогенный сигнал. Заболевание может возникнуть из-за нарушения обмена веществ.
- Липоматоз ПЖ – это замещение здоровой ткани паренхимы органа на жировую. Из-за изменений наблюдается повышенная эхогенность.
- Острый и хронический панкреатит – воспалительное заболевание приводит к отечности органа, из-за чего меняется плотность паренхимы, а значит, повышается эхогенность ткани.
Диффузные изменения структуры поджелудочной железы
Диффузные изменения структуры поджелудочной железы бывают равномерного и неравномерного характера. Именно характер изменений свидетельствует о том, что процессы, происходящие в железе, имеют общую, а не локальную форму. Ткани ПЖ из-за воспалительных процессов и отечности могут становиться плотнее или наоборот терять свою плотность.
При неравномерных диффузных изменениях структуры тканей железы чаще всего обнаруживаются различные опухоли, кисты или склероз органа. Больше всего изменения касаются паренхимы железы, так как ее ткани имеют железистую структуру. Существует множество причин, которые приводят к изменениям структуры органа. Изменения свидетельствуют о нарушениях в работе органа, что без дополнительной диагностики и лечения может привести к серьезным последствиям. Так как ПЖ отвечает не только за процесс пищеварения, но и за производство жизненно важных гормонов, таких как глюкагон и инсулин.
Давайте рассмотрим самые распространенные факторы, которые приводят к диффузным изменениям структуры поджелудочной железы.
- Воспалительные заболевания и другие поражения органов пищеварительной системы.
- Патологическая наследственность – очень часто заболевания ПЖ передаются детям от родителей.
- Хроническое нервное перенапряжение, стрессы, повышенная утомляемость.
- Неправильное питание, злоупотребление соленными, острыми, жирными и сладкими продуктами.
- Курение и алкоголизм.
- Возраста пациента – очень часто диффузные изменения структуры поджелудочной начинаются в позднем возрасте.
Задача врача точно определить причину изменений. Но не стоит забывать, что изменение структуры ПЖ может быть симптоматикой множества заболеваний. То есть наличие только структурных изменений, это не повод для постановки окончательного диагноза. Врач руководствуется собранным анамнезом и результатами других исследований и анализов.
Хронические диффузные изменения поджелудочной железы
Хронические диффузные изменения поджелудочной железы, могут долго не проявлять себя. Хронические изменения свидетельствуют о наличие хронических заболеваний и воспалительных процессов. Причиной подобного рода изменений может быть хронический панкреатит, фиброз или липоматоз.
- Липоматоз – это заболевание, при котором здоровые ткани железы заменяются жировыми клетками. От данного заболевания чаще всего страдают люди с сахарным диабетом.
- Если кроме хронических диффузных изменений поджелудочной железы, ультразвуковое исследование обнаружило повышенную эхогенность, но нормальные размеры железы сохранены, то это фиброз. Заболевание может быть вызвано нарушением обменных процессов или появиться в результате сращивания соединительной ткани.
Хронические диффузные изменения поджелудочной железы свидетельствуют о равномерных изменениях в органе. Подобные результаты ультразвукового исследования не являются диагнозом, а выступают сигналом для врача, который должен найти причину изменений и устранить ее.
Диффузные реактивные изменения поджелудочной железы
Диффузные реактивные изменения поджелудочной железы – означают вторичные изменения, то есть реакцию органа на заболевание. Диффузные реактивные изменения могут возникать при любых заболеваниях органов пищеварения, поскольку функции всех органов и систем взаимосвязаны. Но чаще всего реактивные изменения свидетельствуют о проблемах с печенью или желчевыводящими путями, так как именно с ними у ПЖ самая тесная связь.
Реактивные изменения могут говорить наличие вторичного панкреатита, который возникает у пациентов с заболеваниями органов пищеварения, из-за регулярного переедания, употребления в пищу жаренного, острого, соленного. Патология возникает и при некоторых врожденных ферментативных нарушениях и из-за длительного применения лекарственных препаратов или аномалиях в развитии желчевыводящих путей.
На ультразвуковом исследовании, диффузные реактивные изменения поджелудочной железы схожи с картиной острого панкреатита. Один из участков органа увеличен, чаще всего хвост, наблюдается расширение протока железы и изменения в тканях органа. При вторичных ДИ, пациента ждет полная диагностика органов желудочно-кишечного тракта для определения настоящей причины данной патологии.
Диффузно очаговые изменения поджелудочной железы
Диффузно очаговые изменения поджелудочной железы могут свидетельствовать о том, что в органе есть опухолевые процессы, кисты или камни. Это вызвано локальными, то есть очаговыми изменениями тканей поджелудочной железы. Подобные процессы могут возникать из-за заболеваний, как органов желудочно-кишечного тракта, так и ПЖ.
Диффузно очаговые изменения требуют дополнительных исследований и обязательного лечения. Так как свидетельствуют о патологическом процессе в организме. Пациенты, с такими результатами ультразвукового исследования, должны быть к готовы к длительному, а возможно и хирургическому лечению.
Диффузные фиброзные изменения поджелудочной железы
Диффузные фиброзные изменения поджелудочной железы – это рубцевание, то есть уплотнение соединительной ткани. Данная патология может возникать из-за нарушений обмена веществ в организме, хронических воспалительных процессов, вирусной или алкогольной интоксикации или поражений гепато-билиарной системы. При проведении ультразвукового исследования, фиброзные изменения характеризуются повышенной эхогенностью и плотностью тканей органа. Не всегда наблюдается уменьшение ПЖ, так как изменение размеров органа зависит от степени распространения изменений ткани.
Диффузные фиброзные изменения поджелудочной железы могут указывать на развитие в тканях органа фибромы. Фиброма – это доброкачественная опухоль, которая образуется из соединительной ткани, не метастазирует и очень медленно растет. Заболевание не вызывает болезненной симптоматики, поэтому диагностировать его можно только с помощью ультразвукового исследования. Но если опухоль имеет большие размеры, то это приводит к сдавливанию ПЖ и органов, которые расположены рядом. В зависимости от локализации фибромы в поджелудочной железе возникает определенная симптоматика:
- Боли в левом или правом подреберье, в области пупка и эпигастрии – это признак поражения поджелудочной железы.
- Если фиброма находится в головке ПЖ, то из-за пережатого желчного протока появляется симптоматика желтухи.
- Если фиброма сжимает двенадцатиперстную кишку, то у больного появляется симптоматика, схожая на кишечную непроходимость (тошнота, рвота).
Диффузные фиброзные изменения поджелудочной железы требуют лечения. Лечение может осуществляться как консервативным, то есть медикаментозным путем, так и с помощью оперативного вмешательства. Помимо лечения, пациента ждет длительный восстановительный период, соблюдение здорового образа жизни и только диетическое питание (диета стол №5).
Диффузные дистрофические изменения поджелудочной железы
Диффузные дистрофические изменения поджелудочной железы – это необратимый процесс, который связан с недостатком жировой ткани, что приводит к патологическим изменениям органа. Нормальные клетки ПЖ сменяются жировыми, которые неспособны стабильно функционировать и поддерживать работу органа. Диффузные дистрофические изменения поджелудочной железы – это липодистрофия.
Жировая дистрофия возникает из-за отмирания клеток органа, под влиянием ряда факторов (воспалительные процессы, хронический панкреатит, опухоли). Из-за таких патологий, организм не в состоянии восстановить свою целостность. Если дистрофия возникла из-за сбоя, а количество отмерших клеток не велико, то человек может даже и не знать о подобных процессах в организме. Так как поджелудочная железа будет работать исправно. Если дистрофия прогрессирует, а клетки образуют очаги, то это приводит к остановке полноценной работы ПЖ.
Точная симптоматика, которая помогла бы диагностировать диффузные дистрофические изменения, отсутствует. Как правило, проблемы обнаруживают при проведении ультразвукового исследования. Все это говорит о том, что любые нарушения в работе ПЖ должны быть поводом для глубокой диагностики, которая могла бы подтвердить или опровергнуть диффузные дистрофические изменения.
Диффузные изменения поджелудочной железы хвоста
Диффузные изменения поджелудочной железы хвоста – это патологический процесс, который требует детальной диагностики. ПЖ имеет три основные части: головку, тело и хвост, который уже основной части. Хвост имеет загнутую грушевидную форму, поднимается вверх и плотно прилегает к селезенке. Оптимальная ширина хвоста поджелудочной железы – 20-30 мм. В хвосте расположен выводной проток, который имеет длину 15 см и проходит через все тело органа.
Как правило, диффузные изменения хвоста поджелудочной железы свидетельствуют о его уплотнении или расширении. Данные изменения происходят из-за нарушений проходимости селезеночной вены. На фоне данных изменений может развиться портальная гипертензия подпочечной формы.
Диффузные изменения хвоста поджелудочной железы занимают четвертую часть среди всех заболеваний органа. Исследуют хвост через селезенку или левую почку. А вот лечить патологии хвоста очень сложно. Как правило, больному проводят операцию по удалению хвоста ПЖ и преграждают кровеносные сосуды органа для сохранения его нормальной работы. При незначительных или умеренных диффузных изменениях возможна консервативная терапия и регулярное наблюдение.
Диффузные паренхиматозные изменения поджелудочной железы
Диффузные паренхиматозные изменения поджелудочной железы возникают при различных заболеваниях органов желудочно-кишечного тракта, а в особенности ПЖ. Стоит отметить, что все органы человеческого организма делятся на паренхиматозные и полые. Паренхиматозные органы заполнены основной тканью, то есть паренхимой. Поджелудочная железа и печень – это паренхиматозные органы брюшной полости, так как в них находится железистая ткань, разделенная на множество долек соединительнотканными перегородками, и покрыта капсулой.
Функционирование ПЖ, желчевыводящих путей и печени взаимосвязаны, так как все эти органы имеют единый проток для вывода желчи и панкреатического сока. Любые нарушения в печени отображаются на поджелудочной железе и наоборот. Диффузные изменения паренхимы поджелудочной железы возникают из-за обменно-дистрофических заболеваний, которые приводят к замещению нормальной ткани органа на жировую или соединительную ткань.
Как правило, диффузные изменения паренхимы встречаются у пациентов пожилого возраста, больных сахарным диабетом и у людей с заболеваниями сердечнососудистой системы и нарушениями кровообращения в ПЖ. Изменения могут быть вызваны заболеваниями печени, органов желудочно-кишечного тракта, желчевыводящих путей или длительными инфекционно-воспалительными заболеваниями, которые вызывают нарушения обмена веществ.
Диффузные паренхиматозные изменения поджелудочной железы встречаются у пациентов молодого и среднего возраста. Патология вызвана перенесенным острым панкреатитом. Изменения могут наложить отпечаток на функциональные способности ПЖ и вызывать болезненные ощущения. Для того чтобы определить последствия диффузных изменений, необходимо провести осмотр пациента и дополнительные анализы.
Стадии
Степень диффузных изменений поджелудочной железы может быть разной. Изменения бывают разной степени. Но в любом случае их наличие свидетельствует о патологических процессах (очаговые воспаления, опухоли, кисты или камни). Рассмотрим основные диффузные изменения поджелудочной железы (ДИПЖ):
- Диффузные уменьшения плотности ткани ПЖ, снижение эхогенности и увеличение размеров органа – подобного рода изменения характерны для пациентов с острым панкреатитом. Заболевание возникает из-за нарушения оттока пищеварительного сока из железы. Пищеварительный сок начинает разрушать ткани железы, что приводит к ее отечности и увеличению в объемах.
- Диффузные уменьшения плотности ткани, снижение эхогенности, но сохранение нормальных размеров железы – данные изменения возникают при хроническом панкреатите. Заболевание возникает из-за нарушений в процессе переваривания жирной пищи. В некоторых случаях, выводной проток железы может иметь извитую форму.
- Диффузное повышение эхогенности без изменений размеров ПЖ – свидетельствует о липоматозе. Липоматоз – это частичное замещение здоровой ткани органа жировой. Чаще всего данное заболевание встречается у людей пожилого возраста и у больных с сахарным диабетом.
- Диффузное изменение поджелудочной железы при увеличении плотности ткани органа, усилении эхогенности, но при нормальных или уменьшенных размерах органа – подобные изменения встречаются при фиброзе железы. Здоровые ткани органа заменяются соединительной. Это происходит после воспалительных процессов или при нарушениях обмена веществ.
Диффузные изменения поджелудочной железы важны только при наличии результатов дополнительных исследований. По результатам УЗИ, общей клинической картине, жалобам пациента и проведенным инструментальным исследованиям и лабораторным анализам, врач ставит заключительный диагноз. Это позволяет назначить эффективное лечение.
Незначительные диффузные изменения поджелудочной железы
Незначительные диффузные изменения поджелудочной железы не являются поводом для беспокойства. Данный диагноз может свидетельствовать о недавно перенесенном воспалительном заболевании, частых стрессах или неправильном питании. Очень часто расстройства ПЖ возникают из-за влияния центральной нервной системы. Регулярные стрессовые ситуации приводят к повышенному сокоотделению, а депрессии – к его угнетению. Как результат, на ультразвуковом исследовании видны незначительные ДИПЖ.
Устранение причины изменений, то есть правильное питание и избегание стрессовых ситуаций, позволяют устранить незначительные диффузные изменения поджелудочной железы. Если начало патологического процесса пустить на самотек, то это приведет к серьезным поражениям ПЖ и весьма опасным заболеваниям, лечение которых может быть радикальным.
Умеренные диффузные изменения поджелудочной железы
Умеренные диффузные изменения поджелудочной железы возникают на первых стадиях заболеваний желудочно-кишечного тракта. Умеренные изменения могут возникать при воспалительных процессах, которые приводят к отечности органа. Это наблюдается при подозрении на панкреатит. Так, на острой стадии панкреатита, уплотнения не обнаруживаются, что свидетельствует об умеренных ДИПЖ.
- В некоторых случаях умеренные диффузные или диффузорные изменения органа возникают при хроническом панкреатите. При этом очень важно знать причину, которая привела к появлению заболевания. Хронический панкреатит может быть результатом длительного течения острого панкреатита. На месте очагов воспаления появляются небольшие уплотнения, умеренного характера.
- Умеренные ДИПЖ могут быть вызваны заболеваниями двенадцатиперстной кишки или желчного пузыря. Из-за нарушений переваривания белковой и жирной пищи, недостаточной выработки панкреатических соков, происходит замена паренхимы жировой или соединительной тканью.
- Диффузные изменения могут возникать из-за фиброза, то есть увеличения соединительной ткани, которая имеет неравномерную структуру. Данная симптоматика не требует лечения, если она не вызывает болезненных ощущений.
Диагностировав умеренные диффузные изменения поджелудочной железы очень сложно сказать, что привело к их появлению. При подозрении на заболевания желудочно-кишечного тракта, врач проводит дополнительные анализы и исследования.
Невыраженные диффузные изменения поджелудочной железы
Невыраженные диффузные изменения поджелудочной железы – это патологические процессы в органе, которые не влияют на его функционирование. В тканях ПЖ находятся железы внутренней секреции, которые вырабатывают инсулин для усвоения организмом глюкозы. Здоровый орган имеет крупные контуры и однородную ткань. Если обнаружены диффузные изменения, то это свидетельствует о замещении здоровых тканей жировыми или соединительными.
Причиной невыраженных ДИ может быть повышенный уровень сахара в крови, заболевания печени или желчного пузыря, ранее перенесенный острый или хронический панкреатит. Диффузные изменения невыраженного характера встречаются у пациентов преклонного возраста, с заболеваниями сердечнососудистой системы, органов пищеварительного тракта. Изменения могут быть вызваны инфекционными или воспалительными заболеваниями, а также наследственной предрасположенностью.
Выраженные диффузные изменения поджелудочной железы
Выраженные диффузные изменения поджелудочной железы свидетельствуют о патологическом процессе, который происходит в организме. Изменения могут быть вызваны заболеванием или воспалительными процессами. Как правило, выраженные ДИПЖ – это повод провести дополнительные обследования желудочно-кишечного тракта и организма вцелом. В особо сложных случаях, изменения органа сопровождаются болевыми ощущениями и жалобами пациента со стороны органов пищеварительной системы.
В большинстве случаев, выраженные диффузные изменения поджелудочной железы появляются из-за панкреатита:
- При остром панкреатите наблюдается застой панкреатического сока в железе. Пациент ощущает сильные боли, рвоту и общее тяжелое состояние. Для снятия болевых ощущений необходимо максимально расслабить гладкую мускулатуру желудочно-кишечного тракта и подавить функции ПЖ. Для этих целей врачи назначают нестероидные противовоспалительные препараты или наркотические лекарственные препараты. После дальнейшего изучения состояния пациента, возможно операционное вмешательство.
- В случае хронического панкреатита, ДИПЖ могут быть как выраженными, так и умеренно выраженными, то есть пребывать в фазе ремиссии. Обострение хронического панкреатита по своей симптоматике схоже с острым панкреатитом. Поэтому, заболевание требует такого же лечения и дополнительной диагностики.
Диагностика диффузных изменений поджелудочной железы
Диагностика диффузных изменений поджелудочной железы осуществляется с помощью ультразвукового исследования. С помощью УЗИ врач может диагностировать увеличение или уменьшение плотности тканей органа, изменения ее однородности, обнаружить очаги воспалений. Но подтвердить ДИПЖ можно только с помощью дополнительных обследований.
Пациенту проводят биохимический анализ крови и эндоскопическое исследование. Это позволяет обнаружить воспалительный процесс и дает сведения о состоянии тканей органа. Помимо исследований, врач собирает анамнез, исходя из жалоб пациента. Обязательным является пальпация ПЖ и инструментальное обследование. Диагностика диффузных изменений поджелудочной железы состоит из:
- Определение уровня панкреатических ферментов и уровня глюкозы в крови.
- Проведение общего анализа крови.
- Определение панкреатических ферментов в моче и соотношение ингибитор/трипсин.
- Ультразвуковое исследование поджелудочной железы (размеры органа, наличие уплотнений и отечности, состояние вирусного протока).
- Проведение компьютерной томографии и ЭРПХГ.
УЗИ признаки
Диффузные изменения поджелудочной железы на УЗИ позволяют вовремя выявить патологический процесс и начать лечение. В процессе ультразвукового исследования ПЖ, врач оценивает размеры и форму органа, однородность тканей и наличие образование. Проведение УЗИ довольно длительный процесс, который осложняется тем, что орган находится за кишечником и желудком, которые содержат газы. Поэтому, перед УЗИ пациент должен соблюдать диету, которая направлена на снижение газообразования.
Во время ультразвукового исследования, оценивают плотность структуры поджелудочной железы, которая может быть диффузно увеличенной или пониженной. Не стоит забывать, что орган тесно связан с желчным пузырем и печенью, поэтому любые патологические изменения отображаются на состоянии железы и наоборот. Для уточнения результатов УЗИ диффузных изменений поджелудочной железы, пациенту назначают дополнительные анализы крови, кала, мочи и эндоскопию желудочно-кишечного тракта.
Ультразвуковое исследование поджелудочной железы проводится для исследования органов брюшной полости. Основные показания к проведению УЗИ, это чувство тяжели после приема пищи, поносы и частые запоры, болевые ощущения в левом подреберье и животе, вздутие живота, сахарный диабет, желтушность слизистых оболочек и кожных покровов. Давайте рассмотрим процесс проведения УЗИ поджелудочной железы и случаи, при которых появляются ДИ органа.
Подготовка к проведению УЗИ
Поскольку ПЖ тесно контактирует с желудком, то при проведении исследования воздух, который находится в полых органах, усложняет визуализацию железы. Из-за этого ультразвуковое исследование проводится натощак, через 12 часов после последнего приема пищи.
Нормальная картина при УЗИ поджелудочной железы
Орган имеет однородную структуру, любые диффузные изменения отсутствуют. Эхогенность поджелудочной, соответствует эхогенности печени и селезенки. Врач визуализирует головку, перешеек, тело и хвост органа. Каждая их структур имеет нормальные размеры.
УЗИ поджелудочной железы при остром панкреатите
При данном заболевании видны диффузные изменения органа. ПЖ увеличена в размерах, имеет нечеткие контуры и расширение панкреатического протока. Ультразвуковое исследование может выявить изменения и в других органах. ДИ могут быть очаговыми, тотальными или сегментарными.
УЗИ поджелудочной железы при неспецифических неопухолевых поражениях
Существует множество состояний, которые приводят к появлению диффузных изменений поджелудочной железы. Как правило, все патологические процессы начинаются с острого или хронического панкреатита. На УЗИ четко видно изменения тканей органа, дистрофию или наоборот увеличение ПЖ. К подобным изменениям могут привести травмы, сахарный диабет, амилоидоз, интоксикация.
УЗИ поджелудочной железы при доброкачественных опухолях
Ультразвуковое исследование показывает очагово-диффузные изменения поджелудочной железы. Опухоли могут возникать из клеток эндокринной системы или соединительной ткани. Но с помощью УЗИ довольно сложно распознать природу уплотнений, так как многие из них имеют небольшой диаметр, и по своей структуре схожи со структурой ПЖ.
УЗИ поджелудочной железы при злокачественных опухолях
Ультразвуковое исследование позволяет выявить злокачественные поражения поджелудочной железы, которые классифицируют, как: диффузные изменения головки, тела или хвоста органа. Если опухоль мелкая, то она не меняет контуры органа, а вот более крупные вызывают деформацию ПЖ. Кроме УЗИ, пациенту проводят гистологическое исследование для точного подтверждения злокачественной природы новообразований.
Все данные ультразвукового исследования анализирует гастроэнтеролог или терапевт, после чего назначает дополнительные обследования и анализы и устанавливает окончательный диагноз.
ЭХО-признаки диффузных изменений поджелудочной железы
Эхопризнаки диффузных изменений поджелудочной железы занимают особое место в процессе ультразвукового исследования. При проведении ультразвукового исследования, аппарат использует звуковые ультратонкие волны, которые безопасны для человеческого организма и могут проникать сквозь ткани органов. Волны по-разному отражаются, что позволяет говорить о плотности и структуре ПЖ.
Диагностика заболеваний поджелудочной железы основана увеличении или уменьшении эхопризнаков органа. Если орган здоровый, то наблюдается нормальная эхогенность. При увеличенной плотности паренхимы или замещении нормальных тканей жировыми или соединительными, эхогенность повышается. Если эхопризнаки ДИ свидетельствуют об уменьшении паренхимы, то это говорит о воспалительных процессах в ПЖ, остром или хроническом панкреатите. В зависимости от выраженности и характера диффузии, можно диагностировать не только панкреатит, то и сахарный диабет, опухоли, фиброзы и абсцессы.
В некоторых случаях эхопризнаки диффузных изменений поджелудочной железы могут быть результатом возрастных изменений или перенесенных заболеваний. Существует закономерность, чем сильнее выражены эхопризнаки, тем больше ДИПЖ.
Лечение диффузных изменений поджелудочной железы
Лечение диффузных изменений поджелудочной железы возможно только в том случае, если изменения имеют патологический характер. Очень часто диффузные изменения свидетельствуют об уже перенесенном заболевании или же о возможном поражении органа. Именно поэтому при обнаружении ДИПЖ, необходимо обращаться к лечащему врачу для уточнения диагноза и проведения терапевтического лечения.
- Если диффузные изменения вызваны хроническим панкреатитом в скрытой форме, то для подтверждения заболевания, пациенту проводят дополнительные анализы. Особое внимание уделяют сопутствующей симптоматике. Резкая потеря веса, болевые ощущения и диспепсические расстройства подтверждают панкреатит. Для лечения диффузных изменений, пациенту назначают диету и физиотерапевтические процедуры.
- Если диффузные изменения поджелудочной железы возникли из-за сахарного диабета, то лечебная терапия направлена на поддержание уровня сахара в крови и соблюдение диеты. Многие врачи рекомендуют пациентам использовать некоторые методы народной медицины, к примеру, лечение травами для поддержания здоровья.
- Если ДИПЖ возникли у пациентов пожилого возраста, то такие процессы не требуют лечения. Для поддержания организма, пациентам рекомендуют лечебное питание и активный образ жизни.
Исходя из вышесказанного, можно сделать вывод, что сами по себе диффузные изменения поджелудочной железы не лечатся. Врач должен диагностировать причину сбоев в работе органа, устранить ее и назначить восстановительную терапию. ДИ могут возникать из-за неправильного питания, вредных привычек. Поэтому для устранения данной патологии необходимо полностью пересмотреть свой образ жизни.
Диета при диффузных изменениях поджелудочной железы
Диета при диффузных изменениях поджелудочной железы зависит от окончательной постановки диагноза. Изменения могут быть вызваны панкреатитом, сахарным диабетом или другими опасными заболеваниями, лечение которых длительное и требует соблюдения особой диеты.
Но, независимо от заболевания, пациент с диффузными изменениями поджелудочной железы должен знать, что орган категорически не переносит алкоголя. Прием алкогольных напитков приведет к обострению болезненной симптоматики и ухудшению состояния. Все больные с диффузными изменениями ПЖ, должны придерживаться низкокалорийной диеты, основа которой растительная пища, каши и кисломолочные продукты. При этом необходимо полностью отказаться от копченных, соленых продуктов и приправ, которые усиливают вкус и аппетит. Питание должно быть умеренным, предотвращающим обильное выделение пищеварительных соков, так как это может спровоцировать приступы панкреатита.
ДИПЖ могут свидетельствовать о развивающемся сахарном диабете. Из рациона необходимо полностью исключить быстро усваиваемые углеводы: сладости, сладкие фрукты. Диета должна состоять из зерновых продуктов, фруктов и овощей. То есть при наличии диффузных изменений поджелудочной железы, диета назначается сразу. Питание корректируется в зависимости от заболевания, которое привело к изменениям поджелудочной железы.
Запрещенные продукты:
- Любые спиртные напитки, даже в самом малом количестве.
- Острое, жирное, сладкое, соленое, жареное, копченое.
- Пакетированные соки, консервы, приправы, колбасы.
Разрешенные продукты:
- Овощи и фрукты (употребление цитрусовых лучше ограничить, так как в них много сахара, это касается бананов и винограда).
- Нежирные сорта мяса и рыбы.
- Кисломолочные и молочные продукты.
- Зерновые продукты, каши.
Порции должны быть небольшими, рекомендуется питаться чаще, но меньшими порциями. Еду лучше готовить на пару и категорически запрещено переедать. Употребление соленой пищи приводит к откладыванию солей в тканях, поэтому от соли лучше отказаться, это касается и сахара. Запрещено питаться всухомятку, но питье должно быть умеренным и в течение всего дня.
Профилактика
Профилактика диффузных изменений поджелудочной железы заключается в соблюдении ряда правил.
- Алкоголь, курение, нерегулярное питание и жирная пища – негативно влияют на функционирование ПЖ.
- Регулярное употребление травяных чаев – это отличная профилактика диффузных изменений органа. При первых болевых симптомах, необходимо отказать от жирного, соленного и сладкого.
- Питание должно быть разнообразным, но здоровым. Кушать необходимо дробно – пять-шесть раз в день, но небольшими порциями. Важно соблюдать умеренность в еде.
- При наличии любых заболеваний желудочно-кишечного тракта необходимо регулярно проходить обследования и консультироваться у лечащего врача.
Соблюдение всех вышеописанных профилактических мероприятий, предотвратит появление ДИПЖ и позволит органу нормально функционировать.
Прогноз
Прогноз диффузных изменений поджелудочной железы зависит от результатов дополнительных анализов. Так, если у пациента незначительные, невыраженные или умеренные ДИПЖ, то это не требует особого лечения. Достаточно соблюдать диету и регулярно проходить обследования для диагностики состояния.
Если диффузные изменения, выраженные или очаговые, то это свидетельствует о патологическом процессе в организме. Лечение может быть как консервативным, так и хирургическим. Для этого врач проводит дополнительную диагностику, по результатам которой составляет план лечения. Прогноз диффузных изменений поджелудочной железы, как правило, положительный. Своевременное лечение и соблюдение мер профилактики позволяют сохранить работоспособность органа.
Диффузные изменения поджелудочной железы не являются поводом для беспокойства. Так как в большинстве случаев, изменения свидетельствуют о естественных процессах в организме. Но при болях и другой негативной симптоматике, врач проводит дополнительные исследования для обнаружения причин ДИПЖ и их устранения.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность - "Лечебное дело"
