Функциональные заболевания желудочно-кишечного тракта: синдром раздраженного кишечника. Колика у детей раннего возраста - описание, причины, симптомы (признаки), диагностика, лечение
Функциональное расстройство желудка - это патологическое состояние, характеризующееся нарушением двигательной и секреторной функции, протекающее без анатомических изменений, то есть имеющее неязвенное происхождение. Протекает с диспепсией и болью в животе. Функциональное расстройство желудка в МКБ-10 обозначается кодом К31, и относится к другим болезням желудка и ДПК.
К основным причинам возникновения рассматриваемого нарушения относятся следующие:
- наследственная предрасположенность - если родители страдали данной патологией, то и у ребенка будет функциональное расстройство желудка или кишечника за счет генетически детерминированных особенностей нервной системы;
- перенесенные инфекционные заболевания ЖКТ;
- употребление алкоголя, табакокурение;
- пища, оказывающая раздражающее действие на стенку ЖКТ;
- умственное и физическое перенапряжение;
- психопатии и неврозы;
- эмоциональная лабильность;
- биполярное аффективное расстройство;
- несоблюдение режима питания, прием пищи на ходу.
Виды и синдромы функционального расстройства желудка
 1. Функциональная неязвенная диспепсия (МКБ-10 К30) - расстройство, представляющее собой совокупность таких симптомов: острая боль в эпигастрии, дискомфорт, чувство переполнения желудка, быстрое насыщение едой, тошнота, рвота, отрыжка и изжога. Первые три симптома могут быть связаны с едой и физическими нагрузками, а могут и появляться после стресса. Во время инструментального исследования со стороны желудка не наблюдается анатомических изменений, так как функциональное расстройство вызвано психогенным отвращением к тому или иному продукту;
1. Функциональная неязвенная диспепсия (МКБ-10 К30) - расстройство, представляющее собой совокупность таких симптомов: острая боль в эпигастрии, дискомфорт, чувство переполнения желудка, быстрое насыщение едой, тошнота, рвота, отрыжка и изжога. Первые три симптома могут быть связаны с едой и физическими нагрузками, а могут и появляться после стресса. Во время инструментального исследования со стороны желудка не наблюдается анатомических изменений, так как функциональное расстройство вызвано психогенным отвращением к тому или иному продукту;
2. Аэрофагия - функциональное расстройство желудка, которое характеризуется заглатыванием воздуха вместе с едой. Шифр по МКБ-10 F45.3. Воздух, попадая в ЖКТ, вызывает неприятные ощущения. Особенно у ребенка до года, так как заглатывания воздуха - это еще один фактор, вызывающий кишечные колики;
3. Привычная рвота (по МКБ-10 код R11) - функциональное расстройство, нервно-рефлекторное нарушение двигательной функции стенки желудка, которое возникает на определенную еду, запахи, после эмоционального перенапряжения, стресса, часто бывает у людей, страдающих неврозами и у молоденьких девушек, девочек-подростков. Характеристики синдрома привычной рвоты при функциональном расстройстве желудка: длительность (длится в течение нескольких лет), появление до или после еды, возникновение без предвестников, однократная, может подавляться больным;
4. Пилороспазм (по МКБ-10 K31.3) - расстройство, проявляющееся в спастическом сокращении пилорического отдела желудка. Чаще всего это нарушение появляется у грудничков. Проявляется в виде срыгивания и рвоты сразу после кормления. По МКБ-10 данная патология определяется как не классифицированный пилороспазм;
5. Функциональная диарея (код постановки диагноза по МКБ-10 K59.1) - не относится к расстройствам желудка, но может их сопровождать. Диарея не связана с органическим нарушением в кишечнике, не сопровождается болью . Заболевание считается таким, если кашицеобразный стул отмечается более 2 раз в сутки на протяжении 2 недель. Если нарушение сохраняется больше 2 месяцев, то такое заболевание считается хроническим. Функциональная диарея у детей может быть изолированной, а может сопровождаться желудочной симптоматикой. Часто диарея может быть связана с синдромом раздраженного кишечника. Иногда бывает персистирующая диарея - повторяющиеся эпизоды нарушения, связанные с персистирующим в крови вирусом. Вирусоносительство может вызывать понос во время стрессовых ситуаций. Появление диареи является тревожным знаком, и если она длится более двух недель, следует немедленно обратиться к врачу.
Лечение функционального расстройства желудка
Все указанные выше синдромы требуют в первую очередь минимизировать стрессовые ситуации. Необходима консультация специалистов, невролога и психолога.
Коррекция питания и употребление большего количества белковых продуктов, исключение еды, которая оказывает раздражающее действие на стенку ЖКТ, отказ от вредных привычек - это обязательные условия.
Для терапии диспепсии функционального генеза в первую очередь необходимо стабилизировать психоэмоциональное состояние. Требуется четкое соблюдение диеты, следует исключить жирное, острое, копченое питание.
Антациды нашли своё применение и при диспепсии функционального генеза. Можно принимать Альмагель при изжоге. Если расстройство желудка сопровождается гиперсекрецией желудочной кислоты, можно и нужно использовать антисекреторные препараты.
Такие симптомы функционального расстройства желудка, как вздутие живота, чувство переполнения и быстрое насыщение - это показания к применению прокинетиков, например, Домперидона. Назначается в дозе 2,5 мг на 10 кг массы тела, три раза до еды. Цикл приема месяц.
Спазмолитики назначаются для устранения болевого синдрома и при пилороспазме, например, Но-шпа. При пилороспазме ребенку целесообразно вводить атропин.
Лечение функциональной диареи у детей и взрослых
Так же как и при расстройстве желудка в первую очередь необходимо уменьшить стрессовое воздействие, назначается диета.
В комплексе лечения применяются противодиарейные препараты. Лоперамид - синтетический препарат, который желательно пить при диарее разово, так как он может вызывать привыкание. Ребенку можно давать Лоперамид только под контролем врача. Диосмектит обладает также обволакивающим и адсорбирующим действием, применяется при диарее и при функциональном расстройстве желудка в качестве препарата при болевом синдроме. Можно давать ребенку, беременным и кормящим матерям.
Витамины хорошо влияют на весь организм в целом, назначение витаминов повышает устойчивость организма как к соматическим патологиям, так и к стрессам, нервным болезням.
Профилактики функциональных расстройств желудка и кишечника нет. Минимизирование стрессовых ситуаций, нормализация режима отдыха, рациональное питание и отказ от вредных привычек является залогом здоровья и превентивными мерами. При диарее или для её избегания необходимо включить в рацион питания ребенка продукты с закрепляющим действием, например, рисовую кашу.
ФУНКЦИОНАЛЬНАЯ ДИСПЕПСИЯ
Коды по МКБ-10
К30. Диспепсия.
K31. Другие болезни желудка и двенадцатиперстной кишки, включая функциональные расстройства желудка.
Функциональная диспепсия - симптомокомплекс у детей в возрасте старше одного года, при котором наблюдаются боли, дискомфорт или ощущение переполнения в подложечной области, связанные или не связанные с приемом пищи или физической нагрузкой, а также раннее насыщение, вздутие живота, тошноту, срыгивания, непереносимость жирной пищи и т.д.
Функциональная диспепсия в детском возрасте встречается очень часто, истинная распространенность не уточнена.
Этиология и патогенез
Выделяют три уровня формирования соматического симптома (определяются жалобами): органный, нервный, психический (рис. 3-1). Генератор симптома может располагаться на любом уровне, однако формирование эмоционально окрашенной жалобы происходит только на психическом уровне. Боль, появившаяся вне поражения органа, ничем не отличается от таковой, возникшей вследствие истинного повреждения. Причины функциональных расстройств связаны с нарушением нервной или гуморальной регуляции моторики ЖКТ, при которых нет структурных изменений в органах ЖКТ.
Рис. 3-1. Уровни формирования клинических проявлений функциональных расстройств ЖКТ
Расстройства моторики органов пищеварения любого происхождения неизбежно вызывают вторичные изменения, главными из которых являются нарушения процессов переваривания, всасывания и микробиоценоза кишечника.
Перечисленные изменения усугубляют моторные нарушения, замыкая патогенетический порочный круг.
Клиническая картина
Симптоматика при функциональных нарушениях многообразна, но жалобы должны наблюдаться на протяжении длительного периода времени - как минимум один раз в неделю за последние 2 мес и более. Важно также отсутствие связи симптомов с дефекацией или изменением частоты и характера стула.
У детей сложно дифференцировать варианты функциональной диспепсии, поэтому их не выделяют.
Диагностика
Ввиду того что диагноз функциональной диспепсии - это диагноз исключения с хроническими заболеваниями ЖКТ, требуются комплексное обследование, включающее общеклинический минимум, исключение глистно-протозойной инвазии, биохимические исследования, эндоскопическое исследование, проведение функциональных проб (желудочного зондирования или рН-метрии) и т.д.
Дифференциальная диагностика
Дифференциальную диагностику проводят с органической патологией гастродуоденальной зоны: хроническим гастритом, гастродуоденитом, ЯБ, а также с заболеваниями билиарной системы, поджелудочной железы, печени. При этих патологиях выявляются характерные изменения лабораторно-инструментальных исследований, в то время как при функциональной диспепсии изменения отсутствуют.

Лечение
Обязательными компонентами терапии функциональной диспепсии являются нормализация вегетативного статуса и психоэмоционального состояния, при необходимости - консультация у психоневролога, психолога.

Диагностику и лечение функциональной диспепсии рационально разделить на два этапа.
На первом этапе врач, опираясь на клинические данные (в том числе исключая симптомы тревоги) и скрининговое исследование (общий анализ крови, копрологию, исследование кала на скрытую кровь, УЗИ), с высокой степенью вероятности предполагает функциональный характер заболевания и назначает лечение сроком на 2-4 нед. Отсутствие эффекта от проводимой терапии рассматривается как тре-
вожный сигнал и служит показанием к обследованию в условиях консультационного центра или гастроэнтерологического отделения стационара (второй этап).
Прокинетики назначают при дискинетических нарушениях. Препаратом выбора является домперидон, назначаемый в дозе 2,5 мг на 10 кг массы тела 3 раза в день в течение 1-2 мес.
Антацидные, антисекреторные препараты, а также миотропные спазмолитики показаны при болях, спастических состояниях. Папаверин назначают внутрь (независимо от приема пищи), 2-3 раза в сутки: детям 1-2 лет - по 0,5 таблетки; 3-4 лет - по 0,5-1 таблетке; 5-6 лет - по 1 таблетке, 7-9 лет - по 1,5 таблетки, старше 10 лет и взрослым - по 1-2 таблетки, дротаверин (но-шпа*, спазмол*) по 0,01-0,02 г 1-2 раза в день; детям с 6 лет - мебеверин (дюспаталин*) в дозе 2,5 мг/кг в 2 приема за 20 мин до еды, детям 6-12 лет - по 0,02 г 1-2 раза в день; детям школьного возраста - пинаверия бромид (дицетел*), селективный блокатор кальциевых каналов клеток кишечника, по 50-100 мг 3 раза в день.
Прогноз
Прогноз при функциональных нарушениях неоднозначен. Хотя в Римских критериях указывается на стабильный и благоприятный характер их течения, на практике нередко возможна их эволюция в органическую патологию. Функциональная диспепсия может трансформироваться в хронический гастрит, гастродуоденит, ЯБ.
ХРОНИЧЕСКИЙ ГАСТРИТ И ГАСТРОДУОДЕНИТ
Код по МКБ-10
K29. Гастрит и дуоденит.
Хронический гастрит и гастродуоденит - полиэтиологические, неуклонно прогрессирующие хронические воспалительно-дистрофические заболевания желудка и/или ДПК.
По официальным данным, заболеваемость ими составляет 100-150 на 1000 детей (58-65% в структуре гастроэнтерологической патологии).
Если брать за основу морфологический метод диагностики, распространенность заболеваний составит 2-5%. НР-инфекция, которая наблюдается у 20-90% населения (рис. 3-2), может быть ассоциирована с хроническим гастродуоденитом (ХГД). Только клинический подход к проблеме ХГД, без обследования ведет к гипердиагностике заболевания НР. В России по сравнению со странами Западной Европы инфицированных детей в 3-6 раз больше, что соответствует уровню инфицированности в слаборазвитых странах.
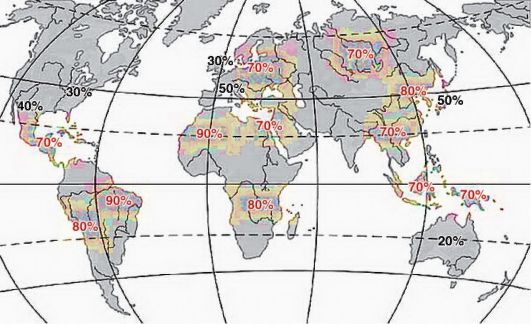
Рис. 3-2. Распространенность H. pylori в мире
Этиология и патогенез
Согласно Сиднейской классификации (1996), среди гастритов выделяют типы и соответствующие им механизмы формирования (рис. 3-3). Отягощенная наследственность реализуется при воздействии на организм неблагоприятных экзогенных и эндогенных факторов.
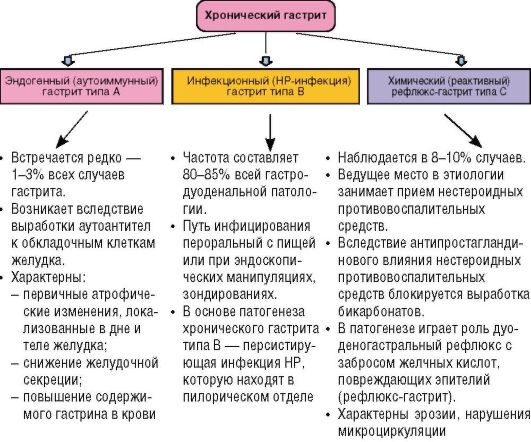
Рис. 3-3. Варианты хронического гастрита и их особенности
Экзогенные факторы риска возникновения ХГД:
Алиментарные: пища всухомятку, злоупотребление острой и жареной пищей, дефицит белка и витаминов в рационе, нарушение режима питания и др.;
Психоэмоциональные: стрессы, депрессия;
Экологические: состояние атмосферы, наличие нитратов в пище, плохое качество питьевой воды;
Прием некоторых препаратов: нестероидных противовоспалительных средств (НПВС), глюкокортикоидов, антибиотиков и др.;
Пищевая аллергия;
Неудовлетворительное состояние зубочелюстной системы;
Вредные привычки;
Гормональные дисфункции. Эндогенные факторы риска развития ХГД:
НР-инфекция;
Рефлюкс желчи в желудок;
Эндокринные расстройства.
Инфицирование НР происходит в детском возрасте, при отсутствии лечения бактерии персистируют в организме неопределенно долго, вызывая заболевания ЖКТ.
Источник инфекции: инфицированный человек, животное (кошки, собаки, кролики). Пути распространения: алиментарный (с зараженными продуктами питания), водный (НР может находиться в холодной воде в течение нескольких дней) и контактный (грязные руки, медицинский инструментарий, поцелуй). Механизмы заражения: фекальнооральный и орально-оральный (например, через поцелуй). НР высевается из фекалий, воды, зубного налета.
Патогенез НР-инфекции представлен в разделе «Язвенная болезнь».
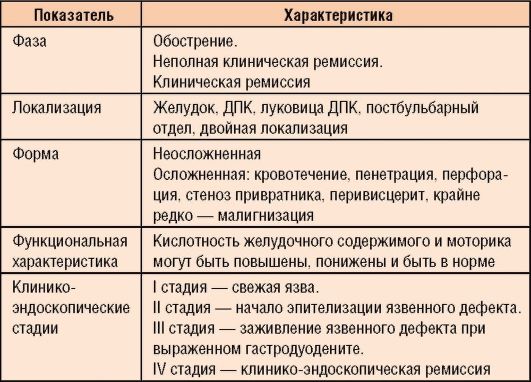
Классификация
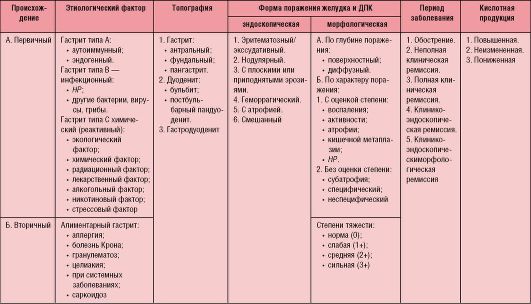
Классификация хронического гастрита и дуоденита представлена в табл. 3-1.
Таблица 3-1. Классификация хронического гастрита и гастродуоденита (Баранов А.А., Шиляева Р.Р., Коганов Б.С., 2005)
Клиническая картина
Клинические проявления ХГД разнообразны и зависят от характера нарушений секреторной, эвакуаторной функций желудка, возраста и характерологических особенностей ребенка. Клинические особенности хронического гастрита в периоде обострения связаны с состоянием секреции соляной кислоты.
Синдромы, характерные для повышенной (или нормальной) секреции соляной кислоты (чаще при гастрите типа В)
Болевой синдром: интенсивный и продолжительный, связан с приемом пищи. Ранние боли характерны для фундального гастрита, поздние - для антрального гастрита, боли в ночное время - для дуоденита. Отсутствует четкая связь с временем года, нарушениями диеты. У детей старшего возраста при пальпации отмечается умеренная болезненность в эпигастрии и пилородуоденальной зоне.
Диспепсический синдром: кислая отрыжка, отрыжка воздухом, изжога, склонность к запору.
Синдромы неспецифической интоксикации и астении вариабельны: вегетативная нестабильность, раздражительность, быстрая истощаемость при психических и физических нагрузках, иногда субфебрильная температура.
Синдромы при сниженной секреции соляной кислоты (чаще при гастрите типа А)
Болевой синдром слабовыражен, характерны тупые разлитые боли в эпигастрии. После приема пищи появляется ощущение тяжести и переполнения в верхней части живота; боли возникают и усиливаются в зависимости от качества и объема пищи. При пальпации обнаруживается незначительная разлитая болезненность в эпигастрии.
Диспепсический синдром преобладает над болевым: отрыжка пищей, тошнота, ощущение горечи во рту, снижение аппетита, метеоризм, неустойчивый стул. Могут быть снижение аппетита, отвращение к некоторым пищевым продуктам (кашам, молочным продуктам и др.).
Синдром неспецифической интоксикации выражен, преобладает астения. Больные бледные, масса их тела снижена вследствие нарушения желудочного этапа переваривания пищи и вторичных нарушений со стороны поджелудочной железы, в тяжелых случаях отмечаются проявления гипополивитаминоза, анемия.
При рефлюкс-гастрите (чаще при гастрите типа С) ввиду постоянного заброса желудочного и дуоденального содержимого (гастроэзофагеальный и дуоденогастральный рефлюксы) в основном характерны симптомы верхней (желудочной) диспепсии: изжога, кислая отрыжка, отрыжка воздухом, ощущение горечи во рту, снижение аппетита.

Особенности клинических проявлений ДР-инфекции:
Отсутствует сезонный характер обострений;
Отсутствует периодичность течения заболевания (симптомы гастрита наблюдаются почти постоянно);
Часто тошнота, рвота и другие проявления диспепсического синдрома;
Могут быть признаки инфекции: субфебрилитет, невыраженная интоксикация, в крови умеренно выраженный лейкоцитоз, повышение СОЭ;
Неприятный запах изо рта (халитоз).
Диагностика
Признаки гастрита или гастродуоденита при эзофагодуоденоскопии:
Гиперсекреция желудочного содержимого;
Слизь, часто - примесь желчи;
Преимущественно гиперемия и отек слизистой оболочки желудка и/или ДПК;
Отек и утолщение складок, фолликулярная гиперплазия (рис. 3-4, а), иногда эрозии (рис. 3-4, б);
Бледная, тусклая, истонченная слизистая оболочка желудка и/или ДПК, неравномерно сглажены складки, иногда мозаичность слизистой оболочки (рис. 3-4, в).
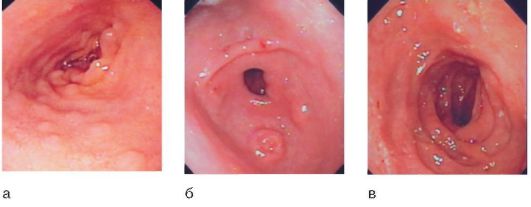
Рис. 3-4. Эндоскопическая картина: а - экссудативный гастрит с фолликулярной гиперплазией слизистой оболочки; б - эрозивный гастрит; в - экссудативный дуоденит
Эндоскопические признаки чаще HP -ассоциированного гастрита:
Множественные язвы и эрозии в луковице ДПК;
Мутный желудочный секрет;
Лимфоидная гиперплазия, гиперплазия эпителиальных клеток, слизистая оболочка имеет вид булыжной мостовой (см. рис. 3-4, а).
Внутрижелудочная рН-метрия позволяет оценить рН в теле и антральном отделе желудка. Нормальный рН тела желудка натощак у детей старше 5 лет составляет 1,7-2,5, после введения стимулятора (гистамина) - 1,5-2,5. Антральный отдел желудка, осуществляющий нейтрализацию кислоты, имеет в норме рН более 5, т.е. разница между рН тела и антрального отдела в норме выше 2 единиц. Уменьшение этой разницы свидетельствует о снижении ней-
трализующей способности антрального отдела и возможном закислении ДПК.
Желудочное зондирование позволяет оценить секреторную, эвакуаторную, кислотопродуцирующую функции. У детей чаще выявляют повышенную или сохраненную кислотопродуцирующую функцию. При НР -инфекции у детей не бывает гипохлоргидрии, кислотная продукция всегда повышена. У подростков при субатрофии слизистой оболочки кислотность чаще снижается. Наличие или отсутствие субатрофии и атрофии, степень атрофии могут быть оценены лишь гистологически.
Диагностика НР -инфекции является обязательной для уточнения типа гастродуоденита и последующего лечения (см. главу 1).
Патоморфология
Наиболее полную картину поражения желудка дает комплексное изучение биоптатов антрального, фундального (тела) отделов и угла желудка (рис. 3-5).
Прежде чем ознакомиться с гистоморфологическими изменениями слизистой оболочки желудка, напомним особенности его клеточного строения (рис. 3-5, а). Главные железы имеют 5 типов клеток: покровный эпителий, главные, обкладочные (париетальные), слизистые (бокаловидные). Главные клетки продуцируют пепсин, обкладочные - ингредиенты соляной кислоты, бокаловидные и покровные - мукоидный секрет. В антральном отделе пилорические железы вырабатывают щелочной секрет. Антральный отдел играет роль в гуморальной и нервно-рефлекторной регуляции желудочной секреции. На дне крипт ДПК и тонкой кишки находятся клетки Панета, обеспечивающие антибактериальную защиту ЖКТ. Основные защитные молекулы, вырабатываемые клетками Панета, - α-дефензины, лизоцим, фосфолипаза A2, катионные пептиды.
Гистологически характеризуют: активный диффузный гастрит, поверхностный гастрит с поражением желез без атрофии, с субатрофией или атрофией, при которых наблюдается постепенное изменение клеточного состава (см. рис. 3-5, а). Для НР -инфекции характерна перестройка эпителия (метаплазия) по пилорическому или кишечному типу, который чаще выявляют при атрофическом гастрите.
Рис. 3-5. Изменения при хроническом гастрите: а - норма и изменения при хроническом гастрите: схема клеточного и гистологического строения слизистой оболочки желудка (окраска гематоксилинэозином. χ 50; б - отделы и части желудка
Дифференциальная диагностика
Заболевание дифференцируют от функциональной диспепсии, ЯБ, заболеваний билиарной системы, поджелудочной железы, печени.
Лечение

Медикаментозную терапию проводят в соответствии с типом гастрита.
С учетом того, что преобладающее количество случаев гастрита типа В вызывается НР, в основе лечения, особенно эрозивного гастрита и/или дуоденита, лежит эрадикация HP (антихеликобактерная терапия представлена в разделе «Язвенная болезнь»). Ее проводят только в случае выявления НР одним инвазивным или двумя неинвазивными методами исследования. Желательно лечение всех членов семьи.
При повышенной желудочной секреции назначают антациды: алгелдрат + магния гидроксид (маалокс*, алмагель*), алюминия фосфат (фосфалюгель*), гастал*, гастрофарм* в суспензии, таблетках.
Маалокс* назначают внутрь детям от 4 до 12 мес по 7,5 мл (1/2 ч. л.), старше года - по 5 мл (1 ч. л.) 3 раза в сутки, подросткам - по 5-10 мл (суспензия, гель) или 2-3 таблетки за 0,5-1 ч до еды и на ночь. После достижения терапевтического эффекта проводят поддерживающую терапию по 5 мл или по 1 таблетке 3 раза в сутки в течение 2-3 мес. Суспензию или гель перед приемом необходимо гомогенизировать, встряхивая флакон или тщательно разминая пакетик пальцами.
Алмагель* в суспензии применяют детям младше 10 лет в дозе 1/3, 10-15 лет - 1/2, старше 15 лет - 1 мерная ложка 3-4 раза в день за 1 ч до еды и на ночь.
Фосфалюгель* назначают внутрь, можно в чистом виде или перед приемом развести в 1/2 стакана воды. Детям до 6 мес - по 4 г (1/4 пакетика), или 1 ч. л., после каждого из 6 кормлений; старше 6 мес - по 8 г (1/2 пакетика), или по 2 ч. л. - после каждого из 4 кормлений. У детей старшего возраста РД составляет 1-2 пакетика геля 2-3 раза в день.
При выраженной гиперацидности используют антисекреторное средство, М 1 -холинолитик пирензепин (гастроцепин*) в таблетках по 25 мг, детям с 4 до 7 лет - по 1/2 таблетки, 8-15 лет - в первые 2-3 дня по 50 мг 2-3 раза в сутки за 30 мин до еды, затем - по 50 мг 2 раза в сутки. Курс лечения - 4-6 нед. Максимальная суточная доза - 200 мг. Блокаторы Н2-рецепторов гистамина (фамотидин, ранитидин) можно назначать детям старше 10 лет сроком на 2 нед в дозе 0,02-0,04 г на ночь.
При эрозивном гастрите, вызванном НПВС, применяют гастропротекторы.
Используются также пленкообразующие препараты, например сукральфат (вентер *), в виде геля для приема внутрь и таблеток по 1 г, которые не разжевывая, запивают небольшим количеством воды. Детям - по 0,5 г 4 раза в сутки, подросткам - по 0,5-1 г 4 раза в сутки или по 1-2 г утром и вечером за 30-60 мин до еды. Максимальная суточная доза - 8-12 г; курс лечения - 4-6 нед, при необходимости - до 12 нед.
Простагландины - мизопростол (сайтотек *) применяют подросткам (желательно с 18 лет) внутрь, во время еды по 400-800 мкг/сут в 2-4 приема.
Седативный препарат растительного происхождения плодов боярышника + экстракт цветков бузины черной + валерианы корневищ с корнями (ново-пассит*) показан детям с 12 лет. Валерианы лекарственной корневища с корнями назначают внутрь в виде настоя через 30 мин после еды: детям от 1 года до 3 лет - по 1/2 ч. л. 2 раза в сутки, 3-6 лет - по 1 ч. л. 2-3 раза в сутки, 7-12 лет - по 1 десертной ложке 2-3 раза в сутки, старше 12 лет - по 1 ст. л. 2-3 раза в сутки. Перед применением настой рекомендуют взбалтывать. Валерианы экстракт * в таблетках детям от 3 лет назначают внутрь по 1-2 таблетки 3 раза в сутки.
Антихолинергические и антацидные средства при гастрите типа А не назначают.
При наличии болевого и диспепсического синдромов хороший эффект достигается при пероральном приеме или внутримышечных инъекциях метоклопрамида, сульпирида, но-шпы*, бутилскополаминбромида (бускопана*), дротаверина. Широко рекомендуются обволакивающие и вяжущие растительные средства: настой из листьев подорожника, тысячелистник, ромашка, мята, зверобой до еды в течение 2-4 нед.
В целях стимуляции секреторной функции желудка можно применять лекарственный растительный препарат - экстракт листьев подорожника большого (плантаглюцид*). Планта глю цид * в гранулах для приготовления суспензии для приема внутрь назначают детям до 6 лет - по 0,25 г (1/4 ч. л.), 6-12 лет - 0,5 г (1/2 ч. л.), старше 12 лет - по 1 г (1 ч. л.) 2-3 раза в сутки за 20-30 мин до еды. Длительность курса лечения - 3-4 нед. Для профилактики рецидивов препарат применяют в указанных выше дозах 1-2 раза в сутки в течение 1-2 мес.
С заместительной целью употребляют пепсин, бетаин + пепсин (ацидин-пепсина таблетки*) и другие препараты. Ацидин-пепсина таблетки* назначают внутрь по 0,25 г, во время или после еды, предварительно растворив в 50-100 мл воды, 3-4 раза в сутки. Курс лечения - 2-4 нед.
Для улучшения трофики слизистой оболочки желудка используются средства, усиливающие микроциркуляцию, синтез белка и репаративные процессы: препараты никотиновой кислоты, витамины групп В и С внутрь и в инъекциях, диоксометилтетрагидропиримидин (метилурацил *), солкосерил*. Метилурацил* в таблетках по 500 мг назначают:
детям от 3 до 8 лет - по 250 мг, старше 8 лет - по 250-500 мг 3 раза в сутки во время или после еды. Курс лечения - 10-14 дней.

При лечении гастрита типа С (рефлюкс-гастрита), протекающего с нарушениями моторики, применяют прокинетик домперидон (мотилиум*, мотилак*, мотинорм*, домет*) внутрь за 15-20 мин до еды, детям до 5 лет - в суспензии для приема внутрь по 2,5 мг/10 кг массы тела 3 раза в сутки и при необходимости дополнительно перед сном.
При выраженной тошноте и рвоте - по 5 мг/10 кг массы тела 3-4 раза в сутки и перед сном, при необходимости доза может быть удвоена. Детям старше 5 лет и подросткам домперидон назначают в таблетках по 10 мг 3-4 раза в сутки и дополнительно перед сном, при выраженной тошноте и рвоте - по 20 мг 3-4 раза в сутки и перед сном.
Прокинетики (координакс * , перистил *) назначают детям старшего возраста по 0,5 мг/кг в 3 приема за 30 мин до еды, курс лечения - 3-4 нед.
Физиотерапевтическое лечение в остром периоде: электрофорез платифиллина - на эпигастральную область, брома - на воротниковую область, в фазу субремиссии - , ультразвук, лазеротерапия.
Профилактика
Диспансерное наблюдение осуществляют согласно III группе учета, кратность осмотров врачом-педиатром - не менее 2 раз в год, гастроэнтерологом - 1 раз в год. Эзофагогастродуоденоскопию проводят 1 раз в год при болевом синдроме.
назначение массажа, иглорефлексотерапии, лечебной физкультуры. Желательно санаторно-курортное лечение.
Ребенок с ХГД подлежит снятию с диспансерного учета при условии 5-летней клинико-эндоскопической ремиссии.
Прогноз
Прогноз благоприятный, однако ХГД, возникающий после инфицирования НР, сопровождается повышенной кислотопродукцией, что может привести к возникновению эрозив-
ного гастрита и ЯБ ДПК. Со временем, при отсутствии лечения, наступают атрофия слизистой оболочки и снижение кислотопродукции, приводящие к метаплазии и дисплазии, т.е. предраковым состояниям.
ЯЗВЕННАЯ БОЛЕЗНЬ
Коды по МКБ-10
K25. Язва желудка.
K26. Язва двенадцатиперстной кишки.
Хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии, основным признаком которого является образование язвенного дефекта в стенке желудка и/или ДПК.
Распространенность
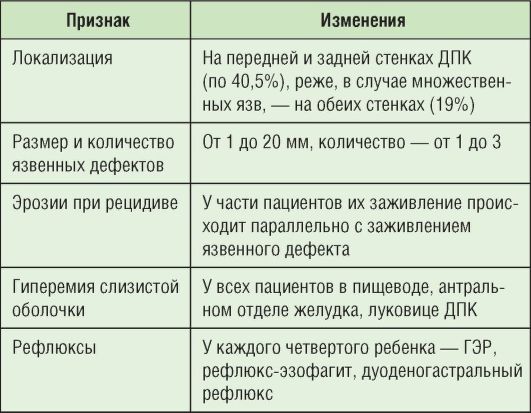
Заболеваемость ЯБ составляет 1,6±0,1 на 1000 детей, 7-10% - среди взрослого населения. У школьников ЯБ встречается в 7 раз чаще, чем у дошкольников, у детей, проживающих в городе, - в 2 раза чаще, чем проживающих в сельской местности. В 81% случаев местом локализации язвенного дефекта является ДПК, в 13% - желудок, в 6% наблюдается сочетанная локализация. У девочек ЯБ наблюдается чаще (53%), чем у мальчиков, но сочетание ЯБ желудка и ДПК в 1,4 раза чаще встречается у мальчиков. Осложнения ЯБ отмечены у детей всех возрастных групп с одинаковой частотой.
Этиология и патогенез
ЯБ является полиэтиологическим заболеванием. В его формировании и хронизации участвуют:
Микроорганизмы (инфицирование НР);
Нервно-психические факторы (стресс у детей - ведущий фактор ЯБ: эмоциональное перенапряжение, отрицательные эмоции, конфликтные ситуации и т.д.);
Наследственно-конституциональные (увеличение массы обкладочных клеток, повышение высвобождения гастрина в ответ на прием пищи, дефицит ингибитора трипсина, I группа крови и т.д. - около 30% больных);
Лекарственные и токсические воздействия;
Эндокринные расстройства;
Нарушения режима, характера питания и т.д.
В основе патогенеза ЯБ лежат нарушения баланса между факторами агрессии и защиты (рис. 3-6).
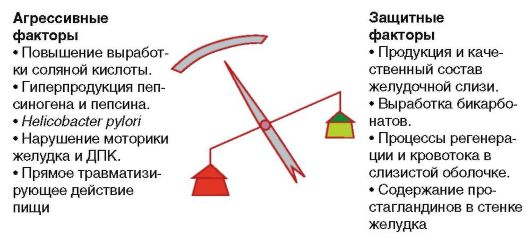
Рис. 3-6. «Весы» Шея при язвенной болезни (по Салупере В.П., 1976)
При ЯБ соотношение антральных G- и D-клеток меняется в сторону увеличения G-клеток, что достоверно ассоциируется с гипергастринемией, а гипергастринемия - с гиперацидностью. Гиперплазия гастриновых клеток может быть изначальной особенностью эндокринного аппарата ЖКТ, чаще наследственно обусловленной.
В усилении агрессивных свойств желудочного содержимого и ослаблении защитных свойств слизистой оболочки желудка и ДПК играют микроорганизмы - уреазопродуценты НР, открытые в 1983 г. австралийскими учеными В. Marshall и /. Warren (рис. 3-7). Их выявляют примерно у 90% больных ЯБ ДПК и у 70% - ЯБ желудка. Но HP не является обязательным патогенетическим фактором ЯБ ДПК у детей, особенно в возрасте младше 10 лет.
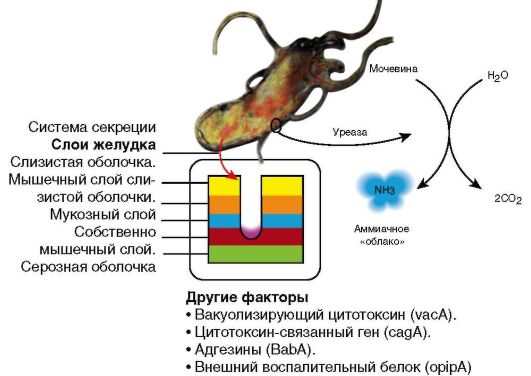
Рис. 3-7. Факторы, влияющие на вирулентность HP Таблица 3-2. Классификация ЯБ (Мазурин А.В., 1984)
Клиническая картина
ЯБ многообразна, типичная картина наблюдается не всегда, что значительно затрудняет диагностику.
Особенности течения ЯБ у детей в настоящее время:
Нивелирование сезонности обострений;
Бессимптомное течение у 50% больных;
Стертые клинические проявления у части пациентов с быстрым формированием осложнений ЯБ ДПК в виде кровотечения или перфорации.
Ведущей жалобой является боль. Она локализуется в собственно эпигастральной, околопупочной областях, иногда разлитая по всему животу. В типичном случае боль становится постоянной, интенсивной, принимает ночной и «голодный» характер, уменьшается при приеме пищи. Появляется мойнигановский ритм боли (голод - боль - прием пищи - светлый промежуток - голод - боль и т.д.). Диспепсические расстройства: изжога, отрыжка, рвота, тошнота - с увеличе-
нием продолжительности заболевания возрастают. Аппетит снижен у 1/5 больных, может быть задержка физического развития. Отмечаются склонность к запору или неустойчивый стул. Астенический синдром проявляется эмоциональной лабильностью, нарушением сна из-за болевых ощущений, повышенной утомляемостью. Могут наблюдаться гипергидроз ладоней и стоп, артериальная гипотензия, красный дермографизм, иногда брадикардия.
При физикальном обследовании определяется обложенность языка, при пальпации - болезненность в пилородуоденальной зоне, эпигастрии, иногда в правом подреберье, положительный симптом Менделя (болезненность при перкуссии полусогнутыми пальцами правой руки в области большой и малой кривизны желудка).
Основным в диагностике заболевания является эндоскопическое исследование ввиду бессимптомного начала и нередко манифестации с осложнений (рис. 3-8, а).
Среди осложнений регистрируют:
Кровотечение (рвоту с примесью крови, мелену (черный стул), слабость, головокружение, тахикардию, гипотензию) (рис. 3-8, б);
Перфорацию (прорыв язвы в брюшную полость), возникающую остро и сопровождающуюся резкой болью в эпигастральной области, напряжением передней брюшной стенки и симптомами раздражения брюшины;
Пенетрацию (проникновение язвы в другие органы) - упорный болевой синдром, резкие боли, иррадиирующие в спину, рвоту, не приносящую облегчения;
Стеноз привратника, возникающий в результате образования рубцов на месте «целующихся» язв на передней и задней стенке ДПК (рис. 3-8, в);
Перивисцерит (спаечный процесс), развивающийся при ЯБ между желудком или ДПК и соседними органами (поджелудочной железой, печенью, желчным пузы-
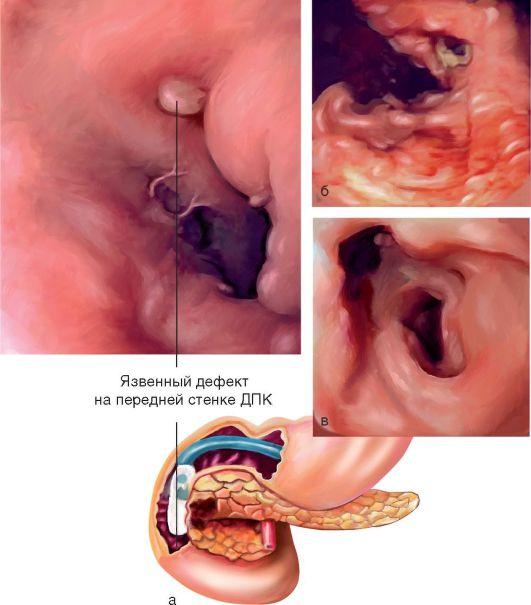
Рис. 3-8. Диагностика ЯБ ДПК: а - методика эзофагогастродуоденоскопии; б - желудочное кровотечение из язвенного дефекта; в - стеноз луковицы ДПК
рем). Характерны интенсивные боли, усиливающиеся после обильной еды, при физических нагрузках и сотрясении тела. Среди осложненных форм ЯБ преобладают кровотечения (80%), реже наблюдаются стенозы (10%), перфорации (8%) и пенетрации язвы (1,5%), крайне редко - перивисцерит (0,5%) и малигнизация.
Диагностика
Наиболее оптимальный метод диагностики - эзофагогастродуоденоскопия (табл. 3-3), с помощью которой проводят прицельную биопсию слизистой оболочки желудка и ДПК для уточнения характера и выраженности патоморфологических изменений.
Таблица 3-3. Результаты эзофагогастродуоденоскопии при ЯБ
Эндоскопическое исследование позволяет выявить 4 стадии язвенного процесса (см. табл. 3-2). На фоне терапии переход от I ко II стадии наблюдается через 10-14 дней, от II к III - через 2-3 нед, от III к IV - через 30 дней. Полная регрессия сопутствующих воспалительных изменений слизистой оболочки гастродуоденальной зоны наступает через 2-3 мес.
Рентгенография желудка и ДПК с барием оправданна только при подозрении на врожденные пороки развития ЖКТ или технической невозможности проведения эзофагогастродуоденоскопии (рис. 3-9, а).
Диагностику HР-инфекции выполняют с помощью инвазивных и неинвазивных методов, причем золотым стандартом является обнаружение НР в биоптате слизистой оболочки желудка и/или ДПК (см. главу 1).
Оценку состояния секреторной функции желудка осуществляют методом рН-метрии или желудочного зондирования.
Патоморфология
Макроскопически обнаруживают 1-3 язвенных дефектов с фибринозным налетом и валикообразными краями (рис. 3-9, б). Вокруг дефектов слизистая оболочка гиперемирована, с мелкоточечными кровоизлияниями. Микроскопически в дне язвенного дефекта виден некроз с фибринозными наложениями, вокруг которого наблюдаются скопление лейкоцитов и полнокровие сосудов. Глубокий язвенный дефект слизистой оболочки (почти до мышечной пластинки) с гнойно-некротическими изменениями в стенках и дне представлен на рис. 3-9, в.
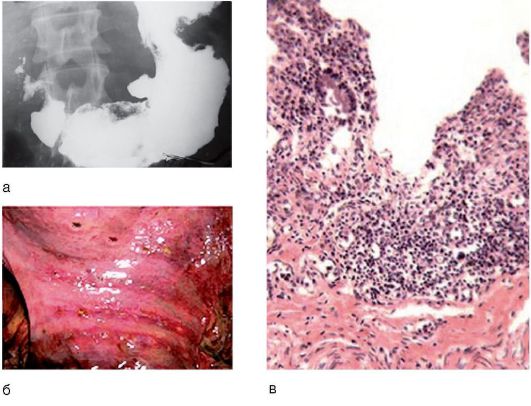
Рис. 3-9. а - рентгенография: симптом ниши при язвенном дефекте в желудке; б - макропрепарат слизистой оболочки ДПК (стрелками указаны дефекты); в - микроскопическая картина язвенного дефекта стенки ДПК (окраска гематоксилинэозином, χ 100)
Дифференциальная диагностика
Дифференциальную диагностику проводят с острыми язвами, развивающимися на фоне острого стресса, ожогов (язвы Курлинга), травм (язвы Кушинга), инфекций (цитомегаловирусной, герпеса и др.) или приема лекарственных препаратов (НПВС и др.).
Лечение
Лечение осуществляют по этапному принципу. Цели лечения:
Купирование воспаления, заживление язвы, достижение стойкой ремиссии;
Эрадикация HP-инфекции;
Предотвращение рецидива, профилактика обострений и осложнений.
При обострении обязательна госпитализация в гастроэнтерологическое отделение (первый этап лечения). Назначают постельный режим на 2-3 нед.
Из лекарственных препаратов детям младшего возраста выписывают антацидные средства. Алгелдрат + магния гидроксид (маалокс*) применяют внутрь, детям от 4 до 12 мес - по 7,5 мл (1/2 ч. л.), старше 1 года - по 15 мл (1 ч. л.) 3 раза в сутки, подросткам - по 5-10 мл (суспензия, гель), или по 2-3 таблетки за 30 мин до приема пищи и на ночь, при необходимости РД увеличивают до 15 мл, или 3-4 таблеток.
ИПН. Омепразол (лосек*, омез*) назначают с 12 лет по 1 капсуле (20 мг) 1 раз в день натощак. Курс лечения при ЯБ ДПК - 2-3 нед, при необходимости проводят поддерживающее лечение еще 2-3 нед; при ЯБ желудка - 4-8 нед. Лансопразол (геликол*, ланзап*) - по 30 мг/сут в один прием утром в течение 2-4 нед, при необходимости - до 60 мг/сут. Пантопразол (панум*, пептазол*) назначают внутрь, не разжевывая, запивая жидкостью, по 40-80 мг/сут, курс лечения для рубцевания ЯБ ДПК - 2 нед, ЯБ желудка и рефлюкс-эзофагита - 4-8 нед. Рабепразол (париет*) назначают с 12 лет внутрь по 20 мг 1 раз в сутки утром. Курс лечения - 4-6 нед, при необходимости - до 12 нед. Капсулы проглатывают целиком, не разжевывая.

Блокаторы Н 2 -гистаминовых рецепторов. Фамотидин (гастросидин*, квамател*, фамосан*) назначают внутрь по 0,5 мг/кг в сутки перед сном или по 0,025 мг 2 раза в сутки. Для детей массой тела менее 10 кг внутрь по 1-2 мг/кг в сутки, разделенных на 3 приема; для детей массой более 10 кг - внутрь в дозе 1-2 мг/кг в сутки, разделенных на 2 приема.
Пленкообразующий гастропротектор сукральфат (вентер*) назначают в виде геля для приема внутрь и таблеток за 1 ч до еды и перед сном. Детям назначают по 0,5 г 4 раза в сутки, подросткам - по 0,5-1 г 4 раза в сутки, или по 1 г утром и вечером, или по 2 г 2 раза в сутки (после пробуждения утром и перед сном на пустой желудок); максимальная СД - 8-12 г. Курс лечения - 4-6 нед, при необходимости - до 12 нед.

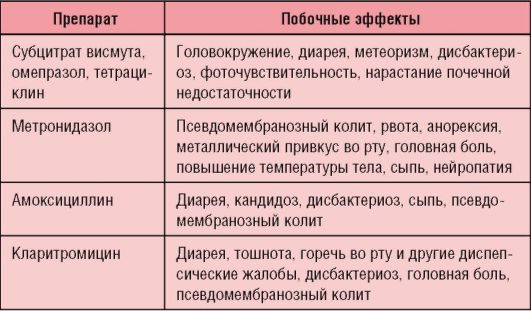
При подтверждении НР-инфекции проводят эрадикацию HP висмутили омезсодержащими схемами 1-й и 2-й линии в сочетании с одним или двумя антибактериальными препаратами. Успех достигается у 70-90% пациентов, однако осложнения, побочные эффекты (табл. 3-4) и устойчивость (резистентность) к ИПН, антибиотикам (в частности, метронидазолу) и другим препаратам влияют на успешность терапии.
Таблица 3-4. Побочные эффекты эрадикационной терапии
Варианты терапии первой линии (тройная)
На основе препаратов висмута:
Субцитрат висмута (де-нол*) по 8 мг/кг (до 480 мг/сут) + амоксициллин (флемоксин*, хиконцил*) по 25 мг/кг (до 1 г/сут) или кларитромицин (фромилид*, клацид*) по 7,5 мг/кг (до 500 мг/сут) + нифурател (макмирор*) по 15 мг/кг или фуразолидон по 20 мг/кг;
Субцитрат висмута + кларитромицин + амоксициллин.
На основе ИПН:
ИПН + кларитромицин или (у детей старше 8 лет) тетрациклин 1 г/сут + нифурател или фуразолидон;
ИПН + кларитромицин или (у детей старше 8 лет) тетрациклин + амоксициллин.

Комбинация амоксициллин (флемоксин солютаб*) + препарат висмута (субцитрат висмута) + ИПН оказывает местное бактерицидное действие в сочетании с обволакивающим, цитопротективным, антибактериальным и антисекреторным эффектами, что позволяет отказаться от применения второго антибактериального средства в схеме эрадикационной терапии детей с ЯБ.
Терапию второй линии (квадротерапию) рекомендуют для эрадикации штаммов НР, резистентных к антибиотикам, при неудачном предыдущем лечении. Чаще назначают субцитрат висмута + амоксициллин или кларитромицин; у детей старше 8 лет - тетрациклин + нифурател или фуразолидон + ИПН.

Снизить частоту побочных эффектов, улучшить переносимость антихеликобактерной терапии позволяет включение в схему терапии пробиотиков, содержащих лактобактерии, которые относятся к антагонистам НР.
Медикаментозная терапия включает витамины (С, U, группы В), седативные, антиспастические препараты (папаверин, но-шпа*), блокаторы холинорецепторов. Общие методы физиотерапии показаны во все периоды болезни; местные процедуры применяют начиная со II стадии язвенного дефекта, тепловые процедуры (парафин, озокерит) - только в период заживления язвы. При лечении острой стадии ЯБ во время приема лекарственных препаратов физические методы выполняют сугубо вспомогательную роль, но в период клинико-эндоскопической ремиссии становятся ведущими.
Наряду с психофармакотерапией (транквилизаторами, антидепрессантами, фитосредствами) в большинстве случаев показана психотерапия (семейная и индивидуальная), в задачи которой входят снятие аффективного напряжения и устранение стресса.
Клинико-экономическая эффективность новых подходов к диагностике и лечению ЯБ и ХГД (рис. 3-10) в целом может привести к следующим результатам:
Уменьшению количества рецидивов заболевания с 2-3 раз в год до 0;
Сокращению количества осложнений ЯБ в 10 раз;
Отказу от хирургического лечения ЯБ;
Осуществлению лечения более 80% пациентов в амбулаторных условиях.
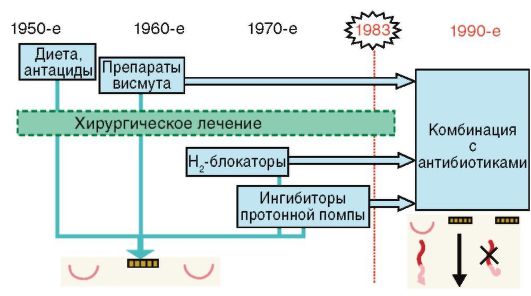
Рис. 3-10. Эволюция терапии хронических заболеваний верхних отделов пищеварительной системы
Лечение при осложнениях ЯБ проводят стационарно, в хирургических отделениях. Абсолютными показаниями к оперативному вмешательству являются прободение (перфорация - прорыв язвы в свободную брюшную полость с поступлением в нее содержимого желудка или ДПК), пенетрация язвы (прорастание язвы желудка или ДПК в окружающие органы или ткани), профузное кровотечение, декомпенсированный рубцово-язвенный стеноз привратника, малигнизация язвы.
При желудочно-кишечном кровотечении необходимо строжайшее соблюдение трех принципов: холода, голода и покоя. Ребенка необходимо транспортировать только на носилках. На область желудка кладут резиновый баллон со льдом, осуществляют местную гемостатическую терапию, для чего желудок промывают ледяными растворами. Показана экстренная эзофагогастродуоденоскопия для установления локализации источника кровотечения и проведения эндоскопического гемостаза.
Необходима инфузионно-трансфузионная заместительная терапия (переливание препаратов крови и кровезаменителей). Наряду с указанными выше мероприятиями в течение первых 2-3 сут каждые 8 ч вводят внутривенно (в/в) омепразол по 20-40 мг или каждые 6 ч ранитидин по 25-50 мг либо фамотидин по 10-20 мг. При наличии геморрагических эрозий дополнительно применяют сукральфат по 1-2 г внутрь каждые 4 ч. После успешного проведения реанимационного и гемостатического курсов назначают стандартный эрадикационный курс и всегда пролонгируют прием блокатора Na+, К+-АТФазы или блокатора Н 2 -гистаминовых рецепторов не менее чем на 6 мес. Только при отсутствии эффекта показано оперативное лечение.
Относительными показаниями к оперативному вмешательству служат рецидивирующие кровотечения, субкомпенсированный стеноз привратника, неэффективность консервативного лечения. При прободении или пенетрации язвы желудка и/или ДПК с явлениями перитонита, профузного кровотечения оперативное вмешательство выполняют по экстренным показаниям, в остальных случаях его проводят в плановом порядке.
Профилактика
Первичная профилактика включает организацию правильного питания, режима, создание благоприятной обстановки в семье, отказ от приема ульцерогенных лекарственных препаратов, борьбу с вредными привычками. Недопустима перегрузка аудиовизуальной информацией. Необходимы активное выявление лиц, имеющих повышенный риск возникновения ЯБ (наследственную предрасположенность,
функциональную гиперсекрецию соляной кислоты, ХГД с повышенным кислотообразованием), и назначение эзофагогастродуоденоскопии.
Вторичная профилактика ЯБ - продолжение восстановительной терапии.
Второй этап реабилитации - санаторно-курортный, проводят не ранее чем через 3 мес после выписки из стационара при его невозможности в амбулаторно-поликлинических условиях. При положительном результате уреазного теста на НР-инфекцию показана эрадикационная терапия второй линии.
Третий этап реабилитации - диспансерное наблюдение в поликлинике у гастроэнтеролога продолжительностью от 5 лет и более. Его цель - не допустить обострения заболевания. Противорецидивное лечение осуществляют 2-3 раза в год во время школьных каникул. Назначают охранительный режим, диетический стол № 1 в течение 3-5 дней, далее стол № 5, витаминные и антацидные препараты, при необходимости - физиотерапевтическое лечение: гальванизацию и лекарственный электрофорез различных микроэлементов с поперечным расположением электродов - сернокислой меди, сульфата цинка, раствора алоэ, электрофорез брома на воротниковую зону. Для рассасывания рубцовых изменений в желудке и ДПК применяют электрофорез растворов лидазы или террилитина. Патогенетически обосновано лечебное применение гипербарической оксигенации (8-10 сеансов) для улучшения местной микроциркуляции и оксигенации поврежденных тканей. Для коррекции сопутствующих психосоматических и вегетативных нарушений используют токи низкой частоты по методике электросна.
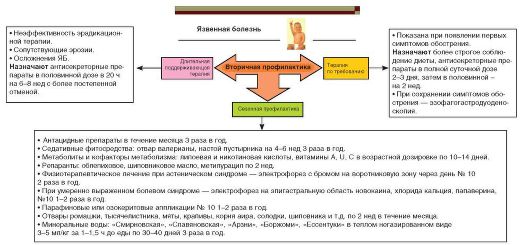
В отдельных случаях назначают синусоидальные модулированные токи, электромагнитное поле сверхвысокой частоты дециметрового диапазона, ультразвук на область верхней половины живота и паравертебрально. К мягко воздействующим факторам относится переменное магнитное поле.
Эзофагогастродуоденоскопию проводят не реже 1 раза в год, рекомендуют при жалобах, положительных результатах реакции кала на скрытую кровь или уреазного дыхательного теста.
При необходимости больным ограничивают школьную нагрузку - 1-2 дня в неделю (обучение на дому), освобожда-
ют от экзаменов, присваивают специальную группу здоровья (ограничения при занятиях физкультурой).

Прогноз
Прогноз серьезный, особенно если у ребенка выявлены множественные язвенные дефекты слизистой оболочки или язва(ы) располагается за луковицей ДПК. В таких случаях заболевание протекает более тяжело и нередко наблюдаются осложнения. Детям, перенесшим оперативное вмешательство, оформляют инвалидность. Диспансерное наблюдение больного у детского гастроэнтеролога, соблюдение правил сезонной и поддерживающей профилактики обострений в значительной мере улучшают прогноз заболевания.
ПИЛОРОСПАЗМ И ПИЛОРОСТЕНОЗ
В раннем детском возрасте функциональное расстройство двигательной функции желудка со спастическим усилением тонуса выходной его части, а также врожденное органическое сужение пилорического отдела желудка - проблемы, требующие особого внимания врача-педиатра в плане дифференциальной диагностики и выбора консервативного или хирургического метода лечения.
Пилороспазм
Код по МКБ-10
K22.4. Дискинезия пищевода: спазм пищевода.
Пилороспазм - расстройство двигательной функции желудка, сопровождаемое спастическим усилением тонуса выходной его части, наблюдаемое преимущественно у грудных детей.
Этиология и патогенез
Пилорический отдел желудка - самая узкая часть этого органа, которая соответствует границе между желудком и ДПК. Название происходит от слова pylorus - «привратник». В пилорическом отделе желудка расположен массивный мышечный слой (мышца-сжиматель), который относительно хорошо развит при рождении. При нарушении его тонуса в результате функциональных расстройств нервно-мышечного аппарата затрудняется эвакуация пищи из желудка в ДПК, она задерживается в желудке, и наступает рвота. Нарушение регулирующей функции ЦНС и ее вегетативного отдела чаще отмечается у детей с родовой травмой и после внутриутробной гипоксии, поэтому заболевание расценивают как отражение дисфункции вегетативной нервной системы.
Клиническая картина
С первых дней жизни при пилороспазме отмечаются срыгивания, по мере нарастания объема питания появляется отсроченная рвота створоженным кислым содержимым без примеси желчи, не превышающая объем съеденной пищи. Ребенок, несмотря на рвоту, прибавляет в массе тела, хотя и недостаточно, и при несвоевременно начатом лечении может развиться гипотрофия.
Классификация
Различают атоническую и спастическую формы пилороспазма. При атонической форме содержимое желудка медленно и постепенно вытекает изо рта. При спастической - оно выделяется прерывисто, резкими толчками в виде рвоты.
Диагностика
Рентгенологически патология не определяется, но через 2 ч отмечается задержка эвакуации контрастной массы. При
эндоскопическом исследовании обнаруживают сомкнутый в виде щели привратник, через который всегда можно пройти эндоскопом, что позволяет исключить органические причины пилородуоденальной непроходимости.
Дифференциальная диагностика
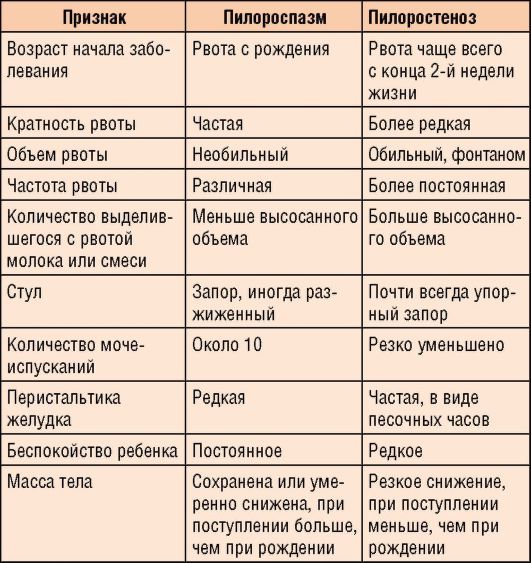
Заболевание наблюдается очень часто, его необходимо дифференцировать от достаточно распространенного порока развития - пилоростеноза (табл. 3-5).
Таблица 3-5. Дифференциальная диагностика пилоростеноза и пилороспазма
Лечение
Необходимо соблюдение режима сна и бодрствования, а также удерживание ребенка через 5-10 мин после кормления в вертикальном положении в течение нескольких минут, после чего его кладут на бок во избежание попадания рвотных масс или молока в трахею в случае, если срыгивание произойдет.

Из медикаментозных препаратов применяют внутрь 0,5- 1,0 мл 2% раствора папаверина гидрохлорида или 2% раствора но-шпы*, разведенного в 10-15 мл кипяченой воды. С 3 мес - прометазин 2,5% раствор по 1-2 капли за 15 мин до кормления. В тяжелых случаях детям в зависимости от возраста можно применять препараты, снижающие рвотный рефлекс: 0,1% раствор атропина сульфата - по 0,25-1,0 мг п/к, в/м или в/в 1-2 раза в сутки. Максимальная РД - 1 мг, суточная доза - 3 мг. Можно рекомендовать витамин B 1 , свечи с папаверином.
Физиотерапия: электрофорез папаверина гидрохлорида, дротаверина на область надчревья № 5-10; аппликации парафина на область живота № 5-6 через день.
Прогноз
Прогноз благоприятный, к 3-4 мес жизни явления пилороспазма обычно исчезают.
Пилоростеноз
Коды по МКБ-10
Q40.0. Детский пилоростеноз.
K31.8. Другие уточненные болезни желудка и ДПК: сужение желудка в виде песочных чaсов.
Пилоростеноз - врожденный порок развития пилорического отдела желудка (рис. 3-11, а), перерождение мышечного слоя привратника, его утолщение, связанное с нарушением иннервации, в результате которого привратник приобретает вид опухолевидного образования белого цвета, напоминающего хрящ. У подростков и взрослых пилоростеноз рассматривается как осложнение ЯБ желудка или опухоли этого отдела.
Заболеваемость составляет 1 на 300 младенцев в возрасте от 4 дней до 4 мес. У мальчиков по сравнению с девочками порок встречается в 4 раза чаще.
Этиология и патогенез
Основные этиопатогенетические факторы у детей сводятся к следующим причинам:
Нарушению иннервации, недоразвитию ганглиева привратника;
Внутриутробной задержке открытия пилорического канала;
Гипертрофии и отеку мускулатуры пилорического отдела желудка (см. рис. 3-11, а).
Острота и время возникновения симптомов пилоростеноза зависят от степени сужения и длины привратника, компенсаторных возможностей желудка ребенка.
У взрослых пилоростеноз часто бывает последствием грубого рубцевания при ЯБ или злокачественном новообразовании.
Классификация
Различают острую и затяжную формы врожденного пилоростеноза, стадии компенсации, субкомпенсации и декомпенсации.
Клиническая картина
Обычно наблюдается постепенное нарастание симптоматики. Признаки порока проявляются в первые дни после рождения, но чаще на 2-4-й неделе жизни. Кожные покровы становятся сухими, черты лица заостряются, появляется голодное выражение лица, ребенок выглядит старше своего возраста.
Первым и основным симптомом пилоростеноза является рвота фонтаном, которая возникает между кормлениями, вначале редкая, затем учащается. Объем рвотных масс, состоящих из створоженного молока с кислым запахом, без примеси желчи, по количеству превышает дозу однократного кормления. Ребенок становится беспокойным, развиваются гипотрофия и обезвоживание, мочеиспускание становится редким, появляется склонность к запору.
При осмотре живота в эпигастральной области определяются вздутие и усиленная, видимая на глаз сегментиру-
ющая перистальтика желудка - симптом песочных часов (рис. 3-11, б). В 50-85% случаев под краем печени, у наружного края прямой мышцы, удается пальпировать привратник, который имеет вид плотной опухоли сливообразной формы, смещающейся сверху вниз.
В поздние сроки развиваются обезвоживание и нарушение водно-солевого обмена. Вследствие потерь хлора и калия с рвотой уровень их в крови снижается, развиваются метаболический алкалоз и другие тяжелые водно-электролитные и метаболические нарушения. Возможен аспирационный синдром. Из поздних проявлений отмечают дефицитную анемию, повышение гематокрита в результате сгущения крови.
Диагностика
Для подтверждения диагноза пилоростеноза применяют УЗИ, при котором выявляют длинный, с утолщенными стенками привратник. Диагностические ошибки могут составлять 5-10%.
При рентгенологическом контрастном исследовании желудка обнаруживают увеличение его размеров и наличие уровня жидкости при исследовании натощак, задержку эвакуации бариевой взвеси (рис. 3-11, в), сужение и удлинение пилорического канала (симптом клюва).
Одним из наиболее информативных методов диагностики пилоростеноза является эзофагогастродуоденоскопия. При пилоростенозе эндоскопия позволяет выявить точечное
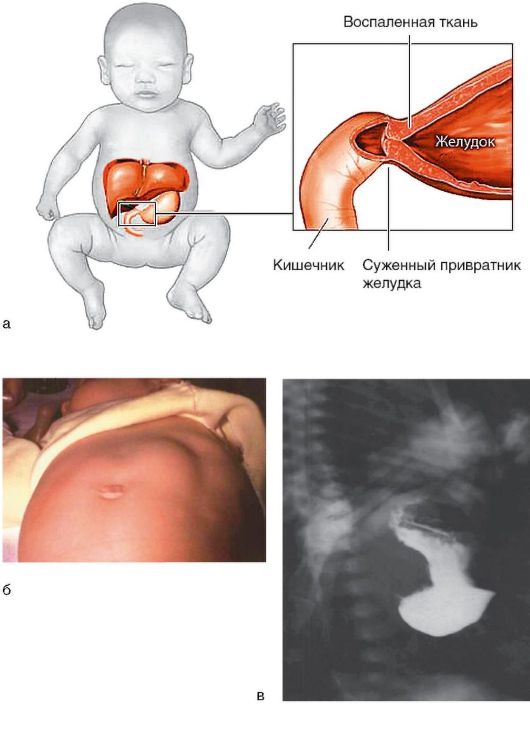
Рис. 3-11. Пилоростеноз: а - схематическое изображение места перехода желудка в ДПК; б - видимое увеличение привратника и перистальтика в виде песочных часов; в - рентгенологическое исследование: задержка контрастного вещества в желудке
отверстие в привратнике, конвергенцию складок слизистой оболочки антрального отдела желудка в сторону суженного привратника. При инсуффляции воздухом привратник не раскрывается, провести эндоскоп в ДПК оказывается невозможным. При атропиновой пробе привратник остается закрытым (в отличие от пилороспазма). Во многих случаях выявляют антрум-гастрит и рефлюкс-эзофагит.
Дифференциальная диагностика
Пилоростеноз следует отличать от различных вегетосоматических расстройств, сопровождаемых пилороспазмом (см. табл. 3-5), и псевдопилоростеноза (синдрома Дебре- Фибигера - сложного эндокринного расстройства минералокортикоидной и андрогенной функций коры надпочечников).
Лечение
Лечение пилоростеноза только хирургическое. Оперативному вмешательству должны предшествовать предоперационная подготовка, направленная на восстановление водноэлектролитного и кислотно-основного равновесия, применение спазмолитиков. Техника открытой (желательно лапароскопической) операции заключается в пилоромиотомии. Кормление после операции дозированное, к 8-9-му дню после операции его объем постепенно увеличивают до возрастной нормы. Дефицит жидкости восполняют парентерально и питательными клизмами.
Прогноз
Как правило, оперативное вмешательство способствует полному выздоровлению.
Вернуться к номеру
Функциональные расстройства кишечника: диагностика с позиций III Римского консенсуса
В клинической практике врача-гастроэнтеролога часто встречаются нарушения функции кишечника функционального характера. Функциональные расстройства кишечника (ФРК) включают группу гетерогенных клинических состояний, которые проявляются симптомами со стороны среднего и нижнего отделов желудочно-кишечного тракта и не сопровождаются какими-либо структурными, системными либо метаболическими изменениями. Несмотря на отсутствие органической основы, функциональные заболевания снижают качество жизни пациентов и наносят большой экономический ущерб обществу как по прямым показателям затрат на медицинское обслуживание и лечение, так и по непрямым показателям, включающим компенсацию временной нетрудоспособности . У большинства практических врачей диагностика функциональных расстройств кишечника вызывает озабоченность из-за новой терминологии, недостаточно четкого понимания их сущности . В 2006 году экспертами Международной группы по изучению функциональных заболеваний органов пищеварения рассмотрены и уточнены определение, классификация, критерии диагностики и рекомендации по лечению функциональных расстройств кишечника, что нашло отражение в материалах III Римского консенсуса . В классификацию функциональной патологии желудочно-кишечного тракта (ЖКТ) включены следующие рубрики кишечных расстройств:
Функциональные кишечные расстройства (III Римский консенсус)
С1. Синдром раздраженного кишечника.
С2. Функциональное вздутие живота.
С3. Функциональный запор.
С4. Функциональная диарея.
С5. Неспецифическое функциональное расстройство кишечника.
В МКБ-10 функциональные заболевания кишечника соответствует шифрам К58-59.
Рубрики функциональных кишечных расстройств (МКБ-10):
К58. Синдром раздраженного кишечника.
К58.0. Синдром раздраженного кишечника с диареей.
К58.9. Синдром раздраженного кишечника без диареи.
К59. Другие функциональные кишечные нарушения.
К59.0. Запор.
К59.1. Функциональная диарея.
К59.2. Неврогенная возбудимость кишечника, не классифицированная в других рубриках.
Ведущая роль в диагностике функциональных заболеваний кишечника отводится анализу клинических проявлений. Весьма сложным аспектом диагностики в клинической практике представляется разграничение сходных по симптоматике функциональных состояний: функциональной диареи и синдрома раздраженного кишечника (СРК) с диареей, функционального запора и СРК с запором, неспецифического функционального расстройства кишечника с неспецифическим СРК. В материалах III Римского консенсуса представлены критерии диагностики, позволяющие отграничить эти клинические состояния. Знание характерных симптомов и критериев диагностики каждого из функциональных расстройств необходимо для установления его вида, проведения дифференциального диагноза, обоснования программы лечения больных. Диагностика функциональных заболеваний осуществляется при отсутствии структурной патологии, которая также может обусловливать имеющиеся у пациента симптомы, поэтому важное место в верификации диагноза имеет проведение лабораторных исследований, эндоскопического и рентгенологического исследований кишечника, позволяющих исключить органическую причину изменений .
Наиболее распространенным среди функциональных заболеваний желудочно-кишечного тракта является СРК. В странах Западной Европы СРК выявляется у 10-20 % населения . Показатели распространенности СРК в Украине, вероятнее всего, близки к таковым в странах Европы. СРК встречается преимущественно в молодом возрасте, причем чаще у женщин. Среди клинических подтипов СРК чаще других встречается смешанный СРК . Эпидемиологические данные о распространенности функционального запора вариабельны, что связано с различными представлениями врачей и пациентов о функциональном запоре. В целом запором страдает почти 27 % взрослого населения, на долю функционального запора приходится предположительно около 3 %. Так же затруднительно охарактеризовать распространенность функционального вздутия живота и функциональной диареи. Известно, что около 2 % визитов к врачу общей практики вызвано диареей, в том числе СРК с диареей и функциональной диареей .
Синдром раздраженного кишечника занимает ключевое место среди функциональных заболеваний кишечника и всего желудочно-кишечного тракта. Под СРК понимают функциональное расстройство, при котором наблюдаются боль и неприятные ощущения в животе, особенностью которых является взаимосвязь с изменением частоты и характера стула или другими признаками нарушения опорожнения кишечника. Большинство пациентов с СРК отмечают уменьшение болевых ощущений и дискомфорта после дефекации.
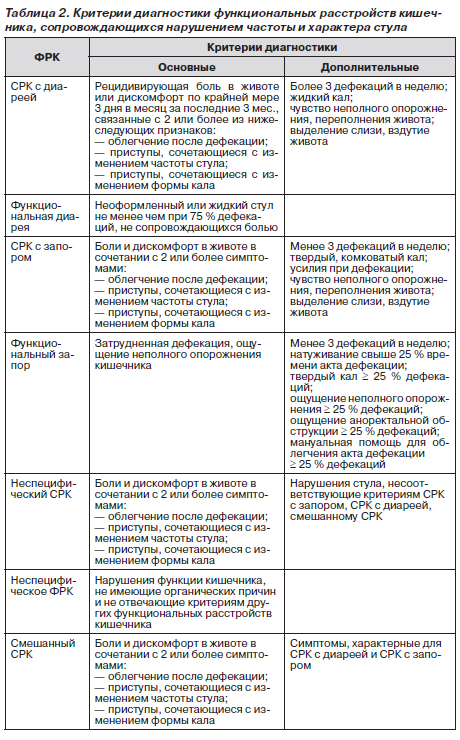
В III Римском консенсусе по данным факторного анализа выделены группы клинических симптомов, которые послужили основой формирования четырех клинических подгрупп СРК. В клинической практике наиболее приемлемо для применения классифицировать подгруппы СРК на основе формы стула. Консистенцию стула оценивают по Бристольской шкале классификации кала (табл. 1).
Разделение СРК по преобладающей форме стула
1. СРК с преобладанием запора — твердый или комковатый стул ≥ 25 % и жидкий или водянистый стул < 25 % дефекаций.
2. СРК с преобладанием диареи — жидкий или водянистый стул ≥ 25 % и твердый или комковатый стул < 25 % дефекаций.
3. Смешанный СРК — твердый или комковатый стул ≥ 25 % и жидкий или водянистый стул ≥ 25 % дефекаций.
4. Неспецифический СРК — нарушения стула, не соответствующие критериям 1-3.
Классификацию можно применять при условии, что пациент не принимает антидиарейных или слабительных средств.
Известно, что СРК является многофакторным расстройством, основой которого является нарушение взаимодействия в системе «мозг — кишечник — мозг». К нарушению данного взаимодействия могут привести стрессы, изменение способа жизни и питания, кишечные инфекции. Больные СРК имеют определенный тип личности, склонны к астено-невротическим состояниям, депрессиям, фобиям. Данные расстройства, в свою очередь, приводят к нарушениям регуляции на межнейронном уровне в стенке толстой кишки, дискоординации моторики, повышению висцеральной чувствительности рецепторов кишечника к нейромедиаторам, снижению порога болевой чувствительности.
Функциональный запор — это функциональное заболевание кишечника неизвестной этиологии, которое проявляется персистирующей затрудненной, нечастой дефекацией или ощущением неполного опорожнения кишечника. В основе функционального запора лежат нарушения кишечного транзита, акта дефекации либо их сочетание.
Функциональная диарея — это хронический или рецидивирующий синдром, характеризующийся неоформленным или жидким стулом без боли и неприятных ощущений в животе. Чаще функциональная диарея является клиническим вариантом СРК, но если остальные диагностические критерии отсутствуют, то хроническая функциональная диарея рассматривается как самостоятельное заболевание. Этиология и патогенез функциональной диареи до конца не изучены, но установлено, что у таких пациентов отмечается усиление пропульсивной моторики кишечника, которое приводит к уменьшению времени транзита кишечного содержимого. Дополнительную роль могут играть и расстройства всасывания короткоцепочечных жирных кислот в результате быстрого транзита содержимого по тонкой кишке с последующим нарушением абсорбции воды и электролитов в толстой кишке.
Функциональное вздутие живота , согласно III Римским критериям, — это рецидивирующее чувство распирания в животе, которое может не сопровождаться видимым увеличением живота и не сочетается с другими фукциональными расстройствами желудочно-кишечного тракта. Рецидивирующее чувство распирания в животе или видимое вздутие живота наблюдается не менее 3 дней в месяц на протяжении последних 3 месяцев с появлением симптомов 6 месяцев назад.
Соответствие критериям для всех ФРК должно соблюдаться в течение не менее последних 3 месяцев с началом проявлений не менее 6 месяцев перед диагностикой.
Как следует из табл. 2, для всех клинических подгрупп СРК свойственно наличие болевых ощущений в животе либо дискомфорта, который не описывается как боль, в то время как для других ФРК данные симптомы не характерны. Болевой синдром характеризуется многообразием проявлений: от диффузных тупых болей до острых, спазматических; от постоянных до пароксизмов болей в животе. Длительность болевых эпизодов — от нескольких минут до нескольких часов. Помимо основных диагностических критериев, у больного СРК могут наблюдаться головная боль, боль в спине, учащение мочеиспускания, дизурия, никтурия, дисменорея. Почти у 40-70 % больных с СРК выявляются изменения психической сферы в виде тревожных и депрессивных расстройств. В III Римском консенсусе подчеркивается, что при обследовании пациента, предъявляющего жалобы, характерные для функционального расстройства желудочного тракта, характер общения с пациентом должен во всем, даже в сборе анамнеза, включать психотерапевтический компонент.
Рекомендации III Римского консенсуса по установлению контакта с больным:
1. Собирайте анамнез внимательно, обстоятельно, глубоко, интересуясь пациентом.
2. Проводите обследование тщательно, учитывайте его стоимость и эффективность.
3. Установите, насколько больной знаком с природой своего заболевания и что считает причиной заболевания.
4. Проведите исчерпывающее объяснение природы расстройств пациента так, чтобы он мог их воспринять.
5. Определите, какое улучшение ожидает пациент получить в результате лечения, и объясните его возможности.
6. Если возможно, оцените связь факторов стресса с симптомами.
7. Установите твердые ограничения в отношении приема наркотических обез-боливающих лекарств.
8. Вовлекайте больного в процесс лечения, предложив некоторые методы лечения для рассмотрения.
9. Давайте рекомендации, согласованные с интересами больного. Например, «антидепрессанты могут быть использованы для лечения депрессии, но в малых дозах эти лекарства могут применяться и для уменьшения боли».
10. Устанавливайте прочную длительную связь с семейным (участковым) врачом.
В процессе диагностики ФРК следует проанализировать клиническую картину и убедиться, что жалобы пациента, скорее всего, связаны с нарушением функции кишечника. Необходимо исключить симптомы тревоги (необъяснимое снижение массы тела, повторяющаяся рвота, прогрессирующая дисфагия, кровотечения из ЖКТ). К сожалению, появление симптомов тревоги обычно свидетельствует о далеко зашедшем процессе.
Для всех функциональных расстройств кишечника свойственно длительное течение. Поэтому установить диагноз любого из ФРК возможно лишь при условии появления клинических симптомов не менее 6 месяцев назад. Если за этот период не выявлено иной причины нарушения функции кишечника, то это позволяет врачу предположить его функциональный характер.
Объем лабораторных и инструментальных исследований зависит от возраста пациента, тяжести и длительности симптоматики, тревожных симптомов и семейного анамнеза болезней органов пищеварения. Эндоскопическое исследование кишечника, радиологические исследования назначаются при необходимости исключить воспаление, опухоль и меланоз толстой кишки, связанный с длительным приемом слабительных препаратов. В особенности это относится к пациентам старше 50 лет с коротким анамнезом заболевания.
В зависимости от эпидемиологической обстановки целесообразно исследование кала на яйца глистов, цисты лямблий.
В ряде случаев необходимо определение антител к глиадину для исключения целиакии.
Таким образом, предлагаемые III Римским консенсусом диагностические рекомендации открывают перспективы для более точного разграничения функциональных расстройств кишечника, установления клинической подгруппы СРК. Более точное определение патофизиологических вариантов СРК предполагает разработку новых лекарственных препаратов. Вероятно, именно в этом состоит основное позитивное значение III Римского консенсуса. Знание критериев диагностики нередко позволяет установить диагноз функционального расстройства и избежать лишних диагностических процедур. Вместе с тем следует помнить о необходимости проведения дополнительных диагностических мероприятий при изменении клинической симптоматики, для исключения воспалительных и опухолевых заболеваний.
Список литературы
1. Drossman D.A. The functional gastrointestinal disorders and the Rome III process // Gastroenterology. — 2006. — Vol. 130. — № 5. — P. 1377-1390.
2. Grover M., Herfarth H., Dros-sman D.A. The functional-organic dichotomy: postinfectious irritable bowel syndrome and inflammatory bowel dise-ase-irritable bowel syndrome // Clin. Gastro-enterol. Hepatol. — 2009. — Vol. 7. — № 1. — P. 48-53.
3. Amouretti M., Le Pen C., Gaudin A.F. et al. Impact of irritable bowel syndrome (IBS) on health-related quality of life // Gastroenterol. Clin. Biol. — 2006. — Vol. 30. — № 2. — P. 241-6.
4. Longstreth et al. Функциональные расстройства кишечника // Клиническая гастроэнтер. и гепатол. — 2008. — № 1. — С. 18-29.
5. Ringel Y., Williams R.E., Kalilani L., Cook S.F. Prevalence, characteristics, and impact of bloating symptoms in patients with irritable bowel syndrome // Clin. Gastroenterol. Hepatol. — 2009. — Vol. 7. — № 1. — P. 68-72.
6. Talley N.J. Irritable bowel syndrome // Intern. Med. J. — 2006. — Vol. 36. — № 11. — P. 724-728.
7. Yale S.H., Musana A.K., Kieke A., Hayes J. et al. Applying case definition criteria to irritable bowel syndrome // Clin. Med. Res. — 2008. — Vol. 6. — № 1. — P. 9-16.
Синдром раздраженного кишечника (СРК) значится в Международной классификации болезней 10-го пересмотра в разделе «Другие болезни кишечника (К55-К63)» под шифром К58 . Несмотря на широкую распространенность СРК, в Республике Беларусь до настоящего времени этот термин широко не применялся. Пациентам с СРК чаще выставлялись ошибочные диагнозы: «спастический колит», «дисбактериоз», «хронический панкреатит». Это приводило к назначению таким больным ферментных препаратов и различных антибактериальных средств, которые оказывались малоэффективными. С другой стороны, многие врачи имеют неправильное представление о СРК, считая его собирательным понятием, которое не может быть функциональным заболеванием. Поэтому возникла необходимость систематизировать современные литературные данные , касающиеся СРК.
Определение понятия. Синдром раздраженного кишечника — функциональное расстройство кишечника (толстого и тонкого), которое характеризуется наличием болей в животе или абдоминального дискомфорта в сочетании с нарушением дефекации и кишечного транзита продолжительностью не менее 12 недель за последние 12 месяцев .
Абдоминальная боль может быть любой локализации (только боли, возникающие в верхней части живота по средней линии, относятся к синдрому диспепсии). Абдоминальный дискомфорт характеризуется метеоризмом, урчанием, чувством неполного опорожнения кишечника, императивными позывами на дефекацию (отличие от дискомфорта при синдроме диспепсии). Данная симптоматика может беспокоить пациента в течение 3 месяцев (необязательно без перерыва) на протяжении одного года .
В основе СРК лежит нарушение кишечной моторики, что позволяет отнести данное заболевание к функциональным. СРК не является собирательным понятием, а представляет собой отдельную нозологическую единицу. Это самостоятельная рубрика в Международной классификации болезней 10-го пересмотра .
Эпидемиология. Синдром раздраженного кишечника — одно из наиболее часто встречающихся заболеваний в практике терапевта. По оценкам большинства авторов , им страдает в мире от 14 до 20% взрослого населения. Следует отметить, что у женщин СРК встречается в 2 раза чаще.
Классификация. В соответствии с МКБ-10 в разделе «Другие болезни кишечника (K55-K63)» выделяют:
K58. Синдром раздраженного кишечника
K58.0. Синдром раздраженного кишечника с диареей
K58.9. Синдром раздраженного кишечника без диареи
K59. Другие функциональные кишечные нарушения
K59.0. Запор
K59.1. Функциональная диарея
K59.2. Неврогенная возбудимость кишечника, не классифицированная в других рубриках
K59.3. Мегаколон, не классифицированный в других рубриках
K59.4. Спазм анального сфинктера
K59.8. Другие уточненные функциональные кишечные нарушения
K59.9. Функциональное нарушение кишечника неуточненное
Таким образом, к синдрому раздраженного кишечника (международная аббревиатура — IBS: Irritable Bowel Syndrome) тесно примыкают другие функциональные заболевания кишечника: функциональный запор, функциональная диарея, функциональный метеоризм .
На основании преобладания какого-либо клинического симптома выделяют три основных, наиболее часто встречающихся варианта СРК :
· СРК с преобладанием болей и метеоризма;
· СРК с преобладанием запоров;
· СРК с преобладанием диареи.
Можно дифференцировать три степени тяжести СРК:
I степень определяется в том случае, когда СРК проявляется одним или двумя эпизодами в жизни человека и после проведенного лечения происходит излечение;
II степень ставится тем пациентам, которые периодически обращаются к врачу по поводу СРК, но проведенное лечение не приводит к полному излечению (волнообразное течение СРК);
III степень выставляется у больных, имеющих постоянные жалобы на боли в животе или абдоминальный дискомфорт в сочетании с нарушением дефекации и кишечного транзита, которые полностью не купируются после проведенного лечения (постоянное течение СРК).
Этиология и патогенез. Один из основных факторов, участвующих в патогенезе СРК, — нарушение нервной и гуморальной регуляции двигательной функции кишечника и повышение чувствительности рецепторов стенки кишки, ответственных за восприятие боли и двигательную функцию .
Наследственная предрасположенность при СРК выявлена в 57% случаев. В остальных 43% случаев имеет место воздействие только внешних факторов .
Сенсибилизирующие факторы при СРК :
· перенесенные острые кишечные инфекции;
· социальный фактор (неблаго-приятная социальная среда);
· сексуальные домогательства;
· физическое перенапряжение;
· потеря близких (двух, одного из родителей или близких родственников);
· развод (для детей и женщин).
Остальные факторы (недостаток растительной клетчатки в рационе питания, гиподинамия, курение) играют незначительную роль в возникновении СРК.
Таким образом, механизм развития СРК следующий. Наличие генетической предрасположенности, неблагоприятной социальной среды и перенесенных кишечных инфекций в анамнезе создает предпосылки для возникновения СРК. Эти предпосылки могут быть реализованы только после воздействия психосоциальных факторов (длительный стресс, неблагоприятный психологический статус, пониженная устойчивость к психотравмам). В дальнейшем происходит нарушение кишечной моторики, появление висцеральной гиперчувствительности и формирование СРК. Прогноз СРК зависит от длительности и степени воздействия психосоциальных факторов и социальной среды, в которой находится индивидуум.
Клиническая картина. Больные, имеющие СРК, предъявляют жалобы не только на нарушение функций кишечника, но и на внекишечные расстройства, что, по-видимому, связано с неадекватными нервно-вегетативными реакциями. В первую очередь у таких больных отмечается гипералгезия (повышенная чувствительность к болевым и неболевым стимулам), а также аллодиния (расстройство функций, вызванное болевыми стимулами, например «искры из глаз»). Такие больные часто предъявляют жалобы на ком в горле при глотании, неудовлетворенность вдохом, невозможность спать на левом боку, головные боли по типу мигрени. У таких больных нередко диагностируется синдром раздраженного мочевого пузыря (учащенное мочеиспускание), вазоспастические реакции, а у женщин — гинекологические нарушения (альгоменорея). Следует отметить, что эти жалобы отмечаются при относительно хорошем общем соматическом состоянии пациентов.
Нарушение собственно функций кишечника характеризует триада симптомов: абдоминальная боль, дискомфорт, расстройство стула.
Абдоминальная боль встречается у 80—90% больных и имеет разнообразные проявления (от неприятных ощущений и ноющих болей до болей нестерпимых, схваткообразных). Особенность болевого синдрома при СРК в том, что боли беспокоят больного утром или днем, когда пациент активен, и стихают или исчезают во время сна или отдыха. В клинической картине СРК можно выделить ряд болевых синдромов .
Синдром селезеночного изгиба. Данный синдром встречается наиболее часто. Характеризуется жалобами на неприятные ощущения (чувство распирания, давления, полноты) в левой подреберной области, редкие боли в левой половине грудной клетки, в верхней части левого плеча, в левой стороне шеи (имитируют клинику стенокардии). Эта симптоматика может сочетаться с сердцебиением, одышкой, редко — с ощущением удушья, чувством страха. Боли обычно связаны с приемом большого количества пищи, дефекацией, эмоциональными факторами, физической нагрузкой. Факторы, способствующие развитию синдрома селезеночного изгиба: нарушение осанки, ношение тесной одежды. При перкуссии в области левого подреберья определяется выраженный тимпанит, пальпаторно — умеренная чувствительность.
Синдром печеночного изгиба. Встречается редко. Характеризуется жалобами на чувство полноты или давления в правом подреберье (имитирует патологию желчных путей). Возможна иррадиация болей в эпигастральную область, в среднюю часть грудной клетки, редко в правое плечо или спину. Интенсивность болей может изменяться с течением времени.
Синдром слепой кишки . Встречается часто и характеризуется жалобами на боли (ощущение полноты, тяжести) в правой подвздошной области с иррадиацией в правый боковой отдел живота (имитирует клинику аппендицита). При пальпации слепой кишки отмечаются неприятные ощущения. Ослабление поясного ремня и массаж в области проекции слепой кишки приносят некоторое облегчение.
Абдоминальный дискомфорт проявляется по-разному у отдельных пациентов. Чаще всего встречается метеоризм, который в ряде случаев может становиться ведущей жалобой больного . Пациентами отмечается ощущение увеличения живота в объеме, его вздутие или растяжение. Кроме метеоризма абдоминальный дискомфорт может проявляться урчанием, переливанием в животе, императивными позывами на дефекацию и избыточным отхождением газов из кишечника. Особо следует отметить такую жалобу больных, как чувство неполного опорожнения кишечника и/или неудовлетворенность после акта дефекации, которая позволяет выделять в ряде случаев СРК с аноректальными проявлениями .
Расстройство стула может проявляться запором, диареей или их чередованием. Запор диагностируется в том случае, когда опорожнение кишечника происходит три и менее раз в неделю . При этом отмечается низкая продуктивность акта дефекации, отсутствие ощущения полноты опорожнения кишечника, необходимость приложения дополнительных усилий для полноценной дефекации. Кал уплотненный, непластичный, фрагментированный. Запор легкой степени тяжести — частота стула до 1 раза в неделю, средней — до 1 раза в 10 дней, тяжелой — менее 1 раза в 10 дней.
Диарея диагностируется в случае опорожнения кишечника три и более раз в сутки . При этом кроме отсутствия ощущения полноты опорожнения кишечника отмечается неоформленный или жидкий стул с измененным внешним видом кала и наличием примесей. Диарея длительностью до 3 недель считается острой (в большинстве случаев имеет инфекционную природу), более 4 недель — хронической. Диарея легкой степени тяжести — частота стула до 6 раз в сутки, средней — 6—8 раз в сутки, тяжелой — более 8 раз в сутки.
Диагностика и дифференциальная диагностика . Предварительный диагноз СРК базируется на следующих симптомах: «наличие болей или абдоминального дискомфорта в течение 12 необязательно последовательных недель за последние 12 месяцев в сочетании с двумя из следующих признаков: 1) купируются после акта дефекации; 2) связаны с изменением частоты стула; 3) связаны с изменением формы кала» . Данные признаки, входящие в перечень «Римских критериев» , не являются специфичными. Они также могут присутствовать при различных органических заболеваниях кишечника (опухоли, дивертикулярная болезнь кишечника, неспецифический язвенный колит, болезнь Крона). Диагноз СРК становится весьма вероятным, если выявлены клинические особенности, характерные для функциональных заболеваний кишечника :
· длительное течение заболевания, без заметного прогрессирования;
· разнообразие и многообразие предъявляемых жалоб (сочетание жалоб на кишечные и внекишечные расстройства);
· изменение характера жалоб с течением времени;
· зависимость ухудшения самочувствия от психосоциальных факторов;
· исчезновение болей, абдоминального дискомфорта и расстройства стула в ночное время;
· отсутствие «симптомов тревоги» (лихорадка, немотивированное похудание, примесь крови в кале, анемия, лейкоцитоз, повышение СОЭ), при наличии которых диагноз СРК маловероятен.
Окончательный диагноз СРК выставляется только после исключения органических заболеваний кишечника. Поэтому необходимо первичное, тщательное обследование пациентов с подозрением на СРК.
Минимальный, обязательный объем исследования :
· общий анализ крови;
· общий анализ мочи;
· анализ кала на скрытую кровь (трехкратно);
· УЗИ органов брюшной полости и малого таза;
· ректороманоскопия.
Дополнительный объем исследований (на уровне специализированной гастроэнтерологической медицинской помощи) :
· определение общего белка и белковых фракций, билирубина, АсАТ, АлАТ, ЩФ, ГГТП крови;
· эластазы кала;
· баллонно-дилатационный тест ректальной чувствительности (биологический маркер СРК);
· оценка времени кишечного транзита;
· рентгеновская дефектоскопия (оценка акта дефекации);
· колонофиброскопия.
По показаниям производится биопсия слизистой оболочки толстой кишки, эзофагогастродуоденоскопия с биопсией, консультация колопроктолога, гинеколога, уролога, невропатолога, физиотерапевта и других специалистов. Для исключения инфекционной патологии в кале определяют бактерии кишечной группы (сальмонеллы, иерсинии, клостридии и др.) .
Пациентам, имеющим результаты обязательных вышеперечисленных исследований, при повторном обращении назначение дополнительных исследований без веских на то причин нецелесообразно .
Заболевания, которые необходимо исключить при постановке диагноза СРК:
· хронические воспалительные заболевания кишечника (язвенный колит, болезнь Крона);
· опухоли кишечника;
· ишемическая болезнь органов пищеварения;
· туберкулез;
· гельминтоз.
Если диагностических критериев для постановки диагноза СРК недостаточно, используют другие рубрики международной классификации . Например, при наличии единственного симптома в виде диареи и отсутствии органической патологии выставляется диагноз функциональная диарея, при выявлении только запора — функциональный запор, метеоризма — функциональный метеоризм, абдоминальной боли — диагноз функциональная абдоминальная боль.
Лечение. Комплексное лечение СРК включает диетологические рекомендации, психотерапевтические методы, лекарственную терапию, физиотерапевтические процедуры .
Специальной диеты для пациентов с СРК нет. Больные с СРК должны иметь полноценный и разнообразный рацион питания. В него должны входить пектины и пищевые волокна (злаки), корнеплоды (свекла, капуста, морковь), фрукты нежных сортов (сливы), крупы (гречневая, овсяная). Рекомендуется обильное питье (1,5—2 л в сутки). Исключаются продукты, богатые эфирными маслами (редька, зеленый лук, чеснок), тугоплавкие жиры, цельное молоко, а также продукты и напитки, непереносимые больными. Часто к ним относятся цитрусовые, бобовые, шоколад, алкоголь, углекислые напитки, блюда в экстремально холодном или горячем виде, а также сырые овощи в больших количествах.
Психотерапия играет ведущую роль в лечении СРК. Психотерапевтические беседы важны для установления хорошего контакта с больным и выяснения психотравмирующих факторов. Возможно применение различных видов психотерапии, включая «абдоминальный» вариант аутогенной тренировки, различные методы поведенческой психотерапии, гипноз. При наличии у больных с СРК депрессивного и ипохондрического синдромов желательно назначение (после консультации психотерапевта) антидепрессантов и анксиолитиков (например, амитриптилин по 50 мг в сутки).
При преобладании в клинической картине СРК запоров основной акцент делается на диетические рекомендации. Следует избегать неоправданного назначения слабительных средств.
· отмена приема закрепляющих препаратов (опиаты, антациды, содержащие калий и алюминий, холестирамин, антихолинергические препараты, антидепрессанты, диуретики, препараты железа, пероральные противозачаточные средства);
· отмена или ограниченное употребление продуктов, способствующих запорам (хлебобулочные изделия из пшеничной муки, сладости, черный чай, какао);
· прием большого количества жидкости (соки, кефир, негазированная минеральная вода);
· пища, богатая балластными веществами (хлеб из муки грубого помола, фрукты, овощи);
· при необходимости назначение балластных веществ;
· физическая активность, устранение стрессов.
В качестве балластного вещества можно использовать пшеничные отруби. Отруби назначают по 1 чайной ложке в день, увеличивая дозу до 3 чайных ложек 3 раза в день до появления слабительного эффекта (в исключительных случаях до 30 г отрубей в день). Пшеничные отруби запаривают кипятком 15—20 минут, принимают теплыми во время еды. При плохой переносимости продуктов, содержащих балластные вещества, и/или пшеничных отрубей возможно назначение препаратов из семян Plantago ovata (мукофальк) по 4 чайные ложки гранул в сутки или синтетического дисахарида лактулозы 30—60 мл в сутки, который не всасывается в желудочно-кишечном тракте, стимулирует перистальтику кишечника и способствует выделению аммиака из организма. Если нормализации стула после изменения характера питания и приема балластных веществ не происходит, оправдано назначение осмотического слабительного средства форлакса (макроголя 4000), которое увеличивает объем содержимого кишечника, тем самым восстанавливает его перистальтику. После приема форлакса (слабительный эффект которого наступает через 24—48 ч после приема) целесообразно назначение координакса (цисаприда) по 5—10 мг 3—4 раза в сутки, усиливающего пропульсивную моторику тонкой и толстой кишки.
При преобладании в клинической картине СРК диареи необходимо ограничить поступление с пищей грубой клетчатки и назначить медикаментозную терапию. В данном случае рекомендуется прием имодиума (лоперамида), который обладает наиболее выраженным и длительным антидиарейным эффектом. Связываясь с опиоидными рецепторами в стенке кишечника, он активно тормозит его перистальтику. Имодиум назначают от 2 до 4 мг на прием (2—12 мг/сут). Поддерживающую дозу подбирают так, чтобы частота стула составила 1—2 раза в сутки. Данный препарат обладает хорошей переносимостью. При длительном приеме имодиума возможно появление запора, тошноты, головокружения. В этих случаях следует прекратить прием препарата. Из других медикаментозных средств рекомендуется прием адсорбентов (активированный уголь по 1—3 таблетки 3—4 раза в день), буферных алюминийсодержащих антацидов (маалокс, гастал, альмагель и др.) по 1 дозированной ложке 3—4 раза в день через 1 час после еды или цитомукопротектора смекты (диосмектита) по 1 пакетику 3 раза в день после еды.
При преобладании в клинической картине СРК болевых ощущений необходимо назначение лекарственных препаратов, которые обладают спазмолитическим действием. Рекомендуется использовать препараты из группы миотропных спазмолитиков — дицетел (пинавериум бромид) по 50—100 мг 3 раза в день во время еды или дюспаталин (мебеверин) по 200 мг 2 раза в день за 20 минут до еды, назначаемые на 3—4 недели. Данные препараты оказывают спазмолитическое действие на гладкую мускулатуру кишечника путем селективной блокады кальциевых каналов, расположенных в периферических нервных окончаниях и в клетках гладкой мускулатуры. Кроме данных препаратов, эффективным может оказаться прием других спазмолитиков — спазмомена (отилония бромида) по 40 мг или бускопана (бутилскополамина) по 10 мг 3 раза в день.
Физиотерапевтические процедуры рекомендуются при сильных спастических болях. В этом случае целесообразно назначать согревающие компрессы на живот, тепловые физиопроцедуры, электрофорез с сернокислой магнезией. Большое значение при лечении СРК имеет массаж кишечника. В ряде случаев после 5—6 сеансов массажа отпадает необходимость в применении лекарственной терапии.
Подводя итог вышесказанному, следует отметить, что у большинства больных с СРК не удается добиться полного выздоровления. Данное заболевание обычно характеризуется волнообразным течением с чередованием периодов обострения и ремиссии. Ухудшение самочувствия больных с СРК часто связано с воздействием психоэмоциональных факторов. Тем не менее, синдром раздраженного кишечника не имеет тенденции к прогрессированию и протекает с благоприятным для таких пациентов прогнозом.
Литература
1. Болезни желудочно-кишечного тракта // Дж. Уиллис. Терапевтический справочник Вашингтонского университета. — М.: Практика, 2000. — С. 27—28.
2. Гончарик И.И. Гастроэнтерология: стандартизация диагностики и обоснование лечения: Справочное пособие. — Мн.: Беларусь, 2000. — 143 с.
3. Григорьев П.Я., Яковенко Э.П. // Практикующий врач. — 2001. — Т. 1, № 19. — С. 2—14.
4. Губачев Ю.М., Симаненков В.В. Болезни системы пищеварения. — СПб., 2000. — 53 с.
5. Литвяков А.М. Цикл лекций по внутренним болезням. — Витебск, 1998.
6. Мараховский Ю.Х. Общая гастроэнтерология: Основная терминология и диагностические критерии. — Мн.: Репринт, 1995. — 172 с.
7. Мараховский Ю.Х. // Мед. панорама. — 2001. — Т. 11, № 3. — С. 31—34.
8. О стандартах (протоколах) диагностики и лечения больных с заболеваниями органов пищеварения: Приказ МЗ РФ №125 от 17.04.98. — М., 1998. — 40 с.
10. Справочник Видаль. Лекарственные препараты в России: Справочник. — М.: АстраФармСервис, 2001. — 1536 с.
11. Фролькис А.В. Функциональные заболевания желудочно-кишечного тракта. — Л.: Медицина, 1991. — 224 с.
12. Drossman D.A. // Gut. — 1999. — V. 45 (Suppl. 2). — II1—II5.
13. Rome I.I. // Gut. — 1999. — V. 45 (Suppl. 11).
14. Talley N.J., Stanghellini V., Heading R.C. et al. // Gut. — 1999. — V. 45 (Suppl. 2). — II37—II42.
Медицинские новости. - 2002. - №4. - С. 15-19.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.
Любая боль является сигналом того, что что-то плохое происходит в организме. Часто люди без труда находят источник дискомфорта и сами могут указать его причину.
Кишечные колики проявляются сильной болью с характером покалывания. Часто их сопровождает ощущение выталкивания наружу в кишечнике. Локализация боли может быть разной, так как спазмы переходят на следующие участки кишечника. Боль часто настолько сильная, что затрудняет нормальную деятельность. Симптомы, сопровождающие колики кишечника, это, например:
- тошнота;
- вздутие живота;
- чрезмерное газообразование.

Во время приступа кишечной колики больной инстинктивно принимает удобное ему положение, смягчающее дискомфорт, — наклоняется вперед.
Колики у новорожденного или у ребенка проявляются чувством тревоги, сильным плачем и криком, поджиманием ножек, вздутием живота, покраснением лица. У ребенка страдающий вид, ничто и никто не может его успокоить.
Кишечная колика — это довольно распространенная болезнь, которая может коснуться каждого, независимо от возраста и пола. Однако есть группа, особенно подверженная появлению колик, — это новорожденные и младенцы (до 4-го месяца жизни).
Приступообразные боли, которые сопровождаются плачем и беспокойством малыша, появляются у здоровых детей по не выясненным до конца причинам. У младенцев кишечные колики не являются заболеванием. Их причина кроется чаще всего в .
Было отмечено, что колики обычно возникают у малышей между третьим и четвертым месяцем жизни. Чаще это происходит у детей, искусственно вскармливаемых, хотя наблюдается и у малышей, которых кормят грудью. Педиатры считают, что, прежде чем поставить младенцу диагноз «кишечная колика», необходимо исключить другие причины недомоганий. Их может вызвать инфекция, воспаление уха, часто — аллергические заболевания желудочно-кишечного тракта — аллергия на молоко или молочные продукты и даже на материнское молоко (если она потребляет большое количество коровьего молока).
Колики детские обычно возникают в определенное время дня или ночи, и это повторяется в течение недели или двух. Живот ребенка, страдающего коликами, болезненный и надутый на ощупь.
Плач и раздражительность ребенка могут быть также вызваны голодом или недостаточным потреблением жидкости. Если исключить все эти факторы, а ситуация по-прежнему возвращается, необходимо обратиться за помощью к педиатру.
2 Основные причины
Кишечная колика является результатом . Чаще всего это случается в результате , на что гладкие мышцы отвечают резким, болезненным спазмом. Другой причиной кишечной колики является натяжение брыжейки, например, во время интенсивных физических нагрузок (боль появляется чаще всего на левой стороне брюшной полости).

Среди причин кишечных колик различают:
- незрелость желудочно-кишечного тракта и дефицит его физиологической флоры и нервной системы (причины колик у новорожденных и грудничков);
- употребление тяжелой пищи и блюд, вызывающих газы (например, мучное, бобовые, жареные и жирные блюда, газированные напитки);
- заглатывание большого количества воздуха во время еды (еда в спешке, в стрессе, жадное глотание, разговор во время приема пищи);
- запор;
- залегание инородного тела в желудочно-кишечном тракте;
- пищевая непереносимость (например, непереносимость лактозы);
- аллергия;
- синдром раздраженного кишечника;
- нарушение кровоснабжения кишечника вследствие таких заболеваний, как, например, язвенный колит, дивертикулез кишечника;
- непроходимость кишечника.
Кроме того, причиной и грудных детей является неправильная техника кормления и кормление ребенка в нервной обстановке, в присутствии отвлекающих ребенка раздражителей (например, включен телевизор, радио) — все это приводит к тому, что ребенок во время еды ведет себя беспокойно, плачет и заглатывает большое количество воздуха.
Предполагается также, что могут иметь психогенное основание: наблюдается более частое возникновение заболевания у детей, которые воспитываются в напряженной, нервной обстановке, и беспокойство родителей передается к ребенку.
3 Как бороться с недугом?
Кишечная колика является недомоганием, проходящим без лечения, однако часто боль настолько сильна, что больные ищут эффективные методы для облегчения неприятных симптомов.

Методы, применяемые при кишечной колике, — это:
- массаж живота (выполняется круговыми движениями) или массаж спины;
- наложение на живот теплого компресса (например, грелки или полотенца, намоченного в теплой воде);
- теплая ванна (работает как релаксант на стенки кишечника);
- питье травяного настоя (например, из мяты, фенхеля, ромашки, мелиссы);
- применение препарата, содержащего симетикон (уменьшает вздутие живота, выводит газы);
- применение препаратов, содержащих тримебутин (улучшает перистальтику желудочно-кишечного тракта и регулирует напряжение стенок кишечника);
- борьба с запорами.
Есть много традиционных, так называемых домашних способов борьбы с этой проблемой и у маленьких детей. К ним относятся теплые компрессы, нежный массаж живота, укладывание ребенка на животик. Педиатры рекомендуют носить детей, располагая их на плече взрослого, прикладывая животиком к груди. Это приносит облегчение, потому что вызывает отход газов (собранных в результате аллергической реакции или проглоченного во время еды воздуха). В таких случаях применяются настои из различных трав, в основном из фенхеля. Настой укропа некоторые врачи не рекомендуют, потому что он нередко вызывает именно вздутие живота.
Кишечные колики, приступообразные боли в животе без определенной причины не распространяются на взрослых. У них кишечные колики возникают вследствие нарушений работы кишечника, в связи с язвенной болезнью в анамнезе или другими патологиями, например, при язвенном колите.

4 Эффективные способы
Для предотвращения приступов кишечных колик рекомендуется:
- соблюдать здоровую диету: избегайте жареных, жирных блюд и вызывающих вздутие живота продуктов, таких как лук, капуста, бобовые, сливы, продукты из пшеничной муки, молочные продукты, сладости, газированные напитки, алкоголь;
- применять лекарственные травы и специи для улучшения пищеварения (например, мяту, кориандр, имбирь);
- использовать травяные настои (например, из фенхеля, ромашки, мяты);
- соблюдать режим питания: потребляйте пищу часто, но в небольших количествах;
- принимать пищу в спокойной обстановке, без спешки, без разговоров, маленькими глотками, тщательно пережевывая;
- вести активный образ жизни;
- избегать интенсивных физических нагрузок сразу после еды;
- производить профилактику запоров (в том числе употреблять пищу, богатую клетчаткой, выпивать большое количество жидкости);
- применять пробиотики (отобранные штаммы бактерий, дополняющих физиологическую флору желудочно-кишечного тракта) и пребиотики (вспомогательные вещества, поддерживающин развитие и функционирование физиологической флоры желудочно-кишечного тракта);
- в случае аллергии или пищевой непереносимости исключить из рациона аллергенные продукты;
- в случае непереносимости лактозы применять препараты, содержащие лактазу (фермент для расщепления лактозы).
Большое значение имеет лечение причинной болезни, вызывающей приступы кишечной колики, например, синдрома раздраженного кишечника или рефлюкс-эзофагита желудка.
Лечение в барокамере - Grand Clinic